War es ein Touchdown, oder ist sein Knie kurz vor der Torlinie gesunken? Das Meisterschaftsspiel läuft, und noch bevor das Review-Team in der Box die Entscheidung treffen kann, klingelt Ihr Telefon. „Doc, ich störe Sie nur ungern während des großen Spiels, aber ich halte es einfach nicht mehr aus. Ich habe gestern unter meinem Auto gearbeitet, und ich dachte, es würde besser werden, aber…“ und der Rest ist Geschichte.
Hornhautfremdkörper zu entfernen kann einer der lohnendsten Aspekte des Berufs sein. Sie können einen ganzen Tag unterbrechen – oder das Meisterschaftsspiel der Saison. Aber wenn diese Prozedur professionell und effizient gehandhabt wird, bewahrt sie nicht nur das Sehvermögen, sondern generiert auch loyale und überweisende Patienten.
Dieser Artikel ist der erste einer neuen sechsteiligen Serie, die Ihnen Schritt für Schritt die wesentlichen Prozeduren zeigt, die Sie an der Spaltlampe durchführen können. Außerdem finden Sie auf der Review-Website ein kurzes, aber gründliches Video, das Sie durch jede Prozedur führt.
1. Spread the Word
Der erste Schritt bei der Entfernung von Hornhautfremdkörpern ist, Patienten zu haben. Trotz des Fortschritts der Optometristen im Bereich der Praxis und der Übernahme des medizinischen Modells denken viele Patienten immer noch an die Notaufnahme oder ihren Hausarzt, wenn ihre Augen schmerzen und sie vermuten, dass sie etwas in den Augen haben.
Nutzen Sie jede Gelegenheit, Ihre Patienten daran zu erinnern, dass Sie und Ihre Kollegen als Optometristen täglich alle möglichen Gegenstände aus dem Auge entfernen? Eine einfache Technik, die sich als sehr effektiv erwiesen hat, besteht darin, dem Patienten Ihre Karte auszuhändigen und dann Ihre Handy- oder Kundendienstnummer darauf zu schreiben und ihn wissen zu lassen, dass er eine spezialisierte Behandlung erhält – und Zeit und Geld spart – wenn er Ihre Praxis wegen eines Augennotfalls anruft. Eine Win-Win-Situation.
Eine weitere Idee: Kann ein Patient auf Ihrer Website oder Ihrer Facebook-Seite ein Video ansehen, wie Sie einen Hornhautfremdkörper entfernen und Ihre beruhigende Stimme hören? Wir haben ein Video gemacht. Das können Sie auch. (Sehen Sie unseres auf www.reviewofoptometry.com.)
2. Telefonische Triage einrichten
Der zweite Schritt ist, Ihr Personal zu schulen, damit es auf den Umgang mit dem Patienten mit einem vermuteten Fremdkörper vorbereitet ist. Das beginnt an der Rezeption. Schulen Sie Ihren Empfangsleiter darin, die Anzeichen eines Hornhautfremdkörpers am Telefon zu erkennen und zu verstehen, wie wichtig es ist, den Patienten anzuweisen, direkt in die Praxis zu kommen.
Wir halten es einfach und betonen die drei Visitenkarten von Hornhautproblemen: Schmerz, Photophobie und Tränenfluss. (Oder, in den Worten des Patienten: „Es tut weh und tränt, besonders in der Sonne.“)
3. Nehmen Sie eine sorgfältige Anamnese auf
Bevor Sie den Spaten in die Hand nehmen und die Alger-Bürste drehen, nehmen Sie zuerst eine gründliche Anamnese auf, um sich auf den Eingriff vorzubereiten. Stellen Sie, wie ein guter Ermittler, die wichtigen Fragen: Was, wann, wo und wie? In den allermeisten Fällen ist die Geschichte in der Regel sehr schnell erklärt.
![]()
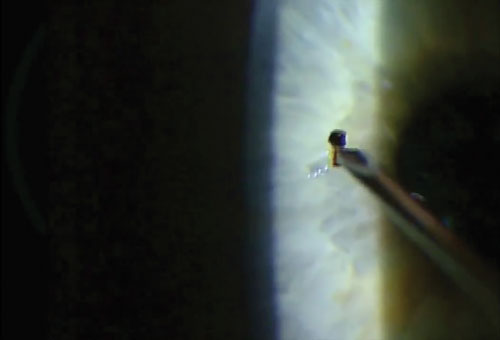
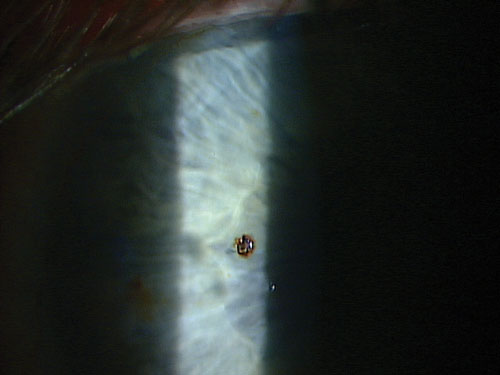
Nach einer guten Anamnese, der Erfassung der Sehschärfe und der Betäubung des Auges ist es Zeit, die Waffe zu wählen. Ein magnetischer Spud oder eine 25er-Nadel eignen sich gut, um die meisten oberflächlichen metallischen Fremdkörper zu lösen und zu entfernen, ohne das umliegende Gewebe zu beschädigen. Nähern Sie sich dem Fremdkörper immer tangential, um eine Perforation der Hornhaut zu vermeiden.
– Was? Wenn die eingedrungene Substanz mit vegetativem Material oder einem rostigen Nagel assoziiert war, wird die Antwort auf diese Frage die Art der Behandlung beeinflussen, die postoperativ erforderlich sein kann.
– Wann? Diese Frage wirkt sich auf die Art der Aufklärung aus, die Sie nach der Entfernung durchführen müssen, sowie auf die Frage, ob die Wahrscheinlichkeit einer Infektion, einer Entzündung oder eines Rostes mit der Zeit dramatisch gestiegen ist. Etwa vier bis sechs Stunden reichen aus, damit die Flüssigkeit der Hornhaut beginnt, den eisernen Fremdkörper zu zersetzen, und der Rost beginnt, in das umliegende Gewebe zu sickern.
– Wo? Obwohl „Wo?“ nicht so klinisch relevant zu sein scheint wie „Was?“ und „Wann?“, könnte es einer der begehrtesten Vermerke in Ihrer Akte sein, um Fragen der Arbeitnehmerentschädigung, welche Versicherungsgesellschaft haftbar sein wird, und andere Sicherheitsfragen zu beurteilen.
Achten Sie darauf, in der Akte zu vermerken, ob der Patient eine Schutzbrille getragen hat. Dies könnte für eine Firmenrichtlinie wichtig sein oder, wenn es sich um einen persönlichen Vorfall handelt, öffnet es die Tür, um Ihren Patienten aufzuklären und ihm eine Schutzbrille zu verkaufen. Eine Schutzbrille kann wie eine triviale Ausgabe erscheinen im Vergleich zu den Schmerzen, der verpassten Arbeit und den monetären Kosten für die Entfernung eines Hornhautfremdkörpers.
– Wie? Die Frage, wie es zu der Verletzung gekommen ist, wird Ihnen helfen, die Kraft zu bestimmen, mit der der Fremdkörper in die Hornhaut eingedrungen ist und ob weitere Untersuchungen notwendig werden, um einen intraokularen Fremdkörper auszuschließen. Es ist auch wichtig, sich zu erkundigen, wann der Patient seine letzte Tetanusimpfung erhalten hat.
4. Bestimmen Sie die Eintrittsvisuswerte
Nach der Anamnese sollten Sie oder Ihre Mitarbeiter die bestkorrigierte Sehkraft erfassen, bevor Sie mit dem Eingriff beginnen. Sowohl aus klinischen als auch aus medizinisch-rechtlichen Gründen ist es äußerst wichtig, den bestkorrigierten Visus des Patienten zu kennen, bevor Sie beginnen. Es ist sehr schwierig, im Zeugenstand eine Amblyopie oder eine frühere Vernarbung zu erklären, wenn Ihre Aufzeichnungen keinen Hinweis auf eine frühere Sehverschlechterung enthalten, und Sie sich nach der Entfernung des Fremdkörpers mit einer Sehverschlechterung von 20 % verteidigen müssen.
5. Betäuben Sie das Auge
Die Verwendung von Proparacain vor der Erstuntersuchung macht Ihren Patienten während des Prozesses angenehmer und steigert zudem die Effizienz. Geben Sie Proparacain in beide Augen, um die Empfindlichkeit jedes Auges zu reduzieren und Reflexbewegungen zu verhindern. Wenn die anfängliche VA aufgrund von Schmerzen in Frage gestellt wurde, ist es jetzt an der Zeit, die VA des betroffenen Auges zu wiederholen. Proparacain ist typischerweise das Anästhetikum der Wahl, aber auch andere topische Anästhetika, wie z. B. Tetracain, sorgen für die notwendige anästhetische Wirkung.
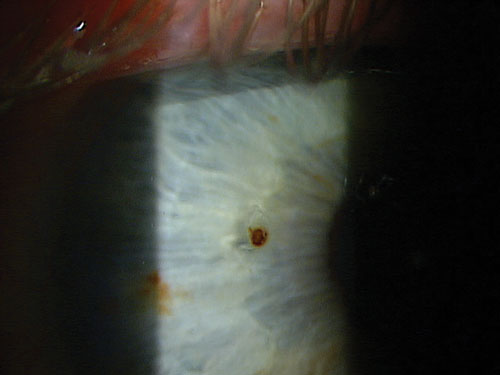
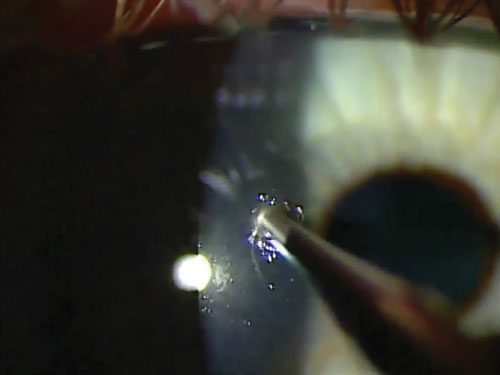
6. Das richtige Instrument wählen
Der erste Schritt an der Spaltlampe ist es, die Lage zu bestimmen. Denken Sie daran, dass es durchaus möglich ist, mehrere Fremdkörper oder einen im anderen Auge zu haben, den der Patient vielleicht gar nicht bemerkt. Wie bei jeder medizinischen Untersuchung gilt das Sprichwort: „Wenn es nicht aufgeschrieben ist, ist es nicht gemacht“. Achten Sie also darauf, die Tiefe des Fremdkörpers, die Art des Fremdkörpers, den Zustand des anderen Auges sowie alle weiteren relevanten Informationen zu dokumentieren.
Achten Sie darauf, die Tiefe des Fremdkörpers genau einzuschätzen, wobei zu beachten ist, dass Objekte, die in das Stroma eingedrungen sind, eher zu Narbenbildung führen. Beachten Sie auch die Nähe zur Sehachse.
Nach der ersten Begutachtung und Beurteilung des Fremdkörpers ist es an der Zeit, Ihre Waffe zu wählen. Während Sie sich Ihre Auswahl ansehen, nutzen Sie diesen Moment, um mit Ihrem Patienten über den Eingriff und mögliche Komplikationen zu sprechen. Wenn Sie über zentrale Narbenbildung und möglichen Sehverlust besorgt sind, besprechen Sie dies mit dem Patienten vor dem Eingriff. Wenn Sie erwarten, dass die Alger-Bürste benötigt wird, erklären Sie dem Patienten den Vorgang und geben Sie ihm die Möglichkeit, das Geräusch des Motors zu hören und sich zu vergewissern, dass dies unter Narkose geschieht.
Bevor Sie fortfahren, halten Sie einen Moment inne, um dem Patienten die Möglichkeit zu geben, Fragen zu stellen und seine Ängste einzuschätzen.
Das Instrument, das Sie wählen, wird durch die anstehende Aufgabe sowie durch persönliche Vorlieben bestimmt. Wenn der identifizierte Fremdkörper metallisch ist, sollten Sie einen magnetischen Spud verwenden. Der Vorteil des Magnetspuds ist, dass Sie manchmal einen sehr oberflächlichen metallischen Fremdkörper mit minimaler Gewebeschädigung herausheben können. Außerdem steht Ihnen der Spud für zusätzliche Tiefe und Schabung zur Verfügung, falls Sie ihn benötigen sollten. Der andere Vorteil des magnetischen Spuds ist, dass Sie in der Lage sind, die Flocken des metallischen Materials mit einem Wisch um den Bereich herum aufzufangen und das Wundfeld mit minimalem Aufwand von Rückständen zu befreien.
In vielen Fällen ist das beste Instrument eine Nadel. Eine 25-Gauge-5/8-Zoll-Nadel bietet ausreichende Stärke und ist kurz genug, um eine Biegung zu vermeiden. In der Regel wird das umliegende Gewebe bei der Verwendung einer Nadel weniger beschädigt als bei der Verwendung eines Spuds. Die stumpfe Kante des Spuds reduziert das Risiko einer Perforation drastisch, aber in den Händen eines sicheren Praktikers wird die Nadel oft bevorzugt.
In einer Minderheit der Fälle kann die Juwelierzange die beste Wahl sein. Wenn der Fremdkörper aus vegetativem Material besteht oder einfach an der Hornhaut haftet, ohne wirklich einzudringen, ist die Juwelierzange oft das Instrument der Wahl, so dass kein zusätzliches Gewebe beschädigt wird und das Material einfach von der Hornhaut abgehoben wird.
7. Tangentiale Annäherung
Näheren Sie sich dem Fremdkörper immer tangential, um eine Hornhautperforation zu vermeiden. Wenn Sie dem Patienten ein Ziel geben, auf das er sich konzentrieren kann, wird die Augenbewegung verlangsamt und die Angst des Patienten verringert. Das Eindringen an der temporalen peripheren Kante des Fremdkörpers, mit einer Tiefe, die nur geringfügig tiefer als der Fremdkörper ist, führt im Allgemeinen zur Entfernung des Fremdkörpers mit minimalen Kollateralschäden. Eine subtile Schnippbewegung schließt den Vorgang in der Regel ab.
8. Entfernen des Rostrings
Nach der Entfernung eines metallischen Fremdkörpers sollte der Exkavationsbereich erneut auf das Vorhandensein von Rost untersucht werden. Wenn das Metall länger als vier bis sechs Stunden in der Hornhaut steckt, beginnt sich Rost im angrenzenden Gewebe zu bilden. Dies ist typischerweise als bräunlich-oranger Ring zu sehen, der in das umgebende Gewebe hineinzufedern scheint. Ein dichter brauner Fleck ist ebenfalls typischerweise am Boden des ausgehöhlten Bereichs zu sehen. Obwohl der Rostring gelegentlich mit einer Juwelierpinzette vollständig entfernt werden kann, wird in den meisten Fällen eine Alger-Bürste benötigt, um den Bereich vom Rost zu befreien. Achten Sie darauf, dass Sie in jedem Fall eine saubere, sterilisierte Spitze verwenden.
Die Alger-Bürste sollte tangential an den Bereich herangeführt werden. Obwohl das Stroma mit einer Alger-Bürste nur schwer zu durchdringen ist, ist es dennoch ratsam, tangential und nicht senkrecht zu arbeiten. Aus diesem Winkel ist es auch einfacher, die Tiefe der Alger-Bürste zu kontrollieren.
![]()
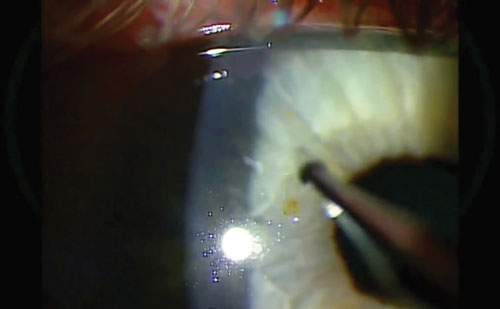
Schrecken Sie nicht davor zurück, Druck auszuüben, um den Rost herauszuholen. Und machen Sie ein paar Versuche damit. Geben Sie dem Patienten zwischendurch die Möglichkeit zu blinzeln. Trotzdem kann eine Spur Rost zurückbleiben, wie hier zu sehen.
![]()
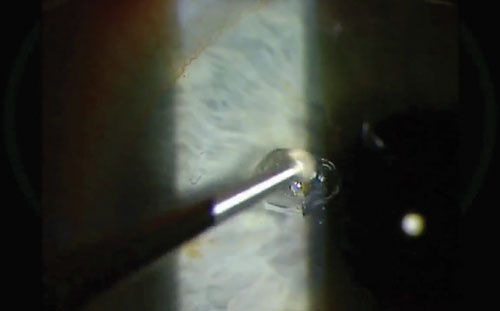
Um auch den letzten tiefen, hartnäckigen Rost zu entfernen, halten Sie die Alger-Bürste in der anderen Hand. Dadurch kehrt sich die Drehrichtung der Bürste in der Wunde automatisch um, um sie gut zu scheuern.
In manchen Fällen ist leichter Druck erforderlich, um den Rost ausreichend zu entfernen. Obwohl sich der Rost mit der Zeit lösen und näher an die Oberfläche kommen kann, versuchen Sie, beim ersten Besuch so viel Rost wie möglich zu entfernen, um ein erneutes Eindringen in den Bereich zu verhindern, was die Epithelheilung stören würde. Eine geringe Menge Rost, die in der Mitte der ausgehobenen Grube verbleibt, wird sich mit der Zeit auflösen, und nach dem Urteil des Arztes ist es oft weniger traumatisch, eine geringe Menge Rost zu belassen, als eine übermäßige Zerstörung des Gewebes. Denken Sie daran, dass verbleibender Rost Entzündungen hervorruft und die Heilung verzögert, also tun Sie Ihr Bestes, um die Wunde so sauber und rostfrei wie möglich zu hinterlassen.
Wenn Sie sicher beidhändig sind, halten Sie die Fräse in der anderen Hand, damit die Drehbewegung der Klinge sich der Wunde in der entgegengesetzten Richtung nähern und hartnäckige Roststellen lösen kann.
Nach dem erfolgreichen Entgraten des Rosts fahren Sie mit dem Magneten um den Bereich herum, um alle Späne zu entfernen. Spülen Sie das Auge mit Kochsalzlösung ab, um das Feld ebenfalls zu reinigen.
9. Machen Sie einen Doppel-Check
Nach erfolgreicher Entfernung sollten Sie den Bereich noch einmal überprüfen. Beurteilen Sie mit Weißlicht und suchen Sie auch nach Fremdkörpern, die in die untere Lidbindehaut gefallen sein könnten. Führen Sie eine abschließende Inspektion mit Natriumfluoreszein und Kobaltblaufilter durch, um das Ausmaß der Entfernung zu überprüfen und zu dokumentieren und um sicher zu sein, dass keine Fremdkörper oder zusätzliche Fremdkörper vorhanden sind.
10. Angemessene Rx
Postoperativ setzen Sie den Patienten für eine Woche auf ein Breitspektrum-Antibiotikum. (Denken Sie daran, dass Diabetiker in der Regel langsamer reepithelisieren). Die Schmerzbehandlung hängt vom Ausmaß der Gewebeschädigung und der Tiefe des Fremdkörpers sowie vom Grad der Entzündung und Infektion ab.
Eine Verbandskontaktlinse kann ebenfalls die Beschwerden reduzieren. Sie schafft eine künstliche Oberfläche, die das Epithel vor ständigem Reißen schützt, die Heilung fördert und das Risiko von Hornhauterosionen verringert. Verwenden Sie die Bandage-Kontaktlinse jedoch mit Vorsicht. Wenn sie auf das Auge eines Patienten ohne Kontaktlinsenerfahrung aufgesetzt wird, kann sie versehentlich verrutschen oder taktil gerollt werden, was zu einem weiteren Anruf des Patienten führt, der sich über die entstandenen Beschwerden Sorgen macht. Außerdem kann eine Verbandskontaktlinse zu einem infektiöseren Klima beitragen, überwachen Sie den Patienten also genau. Achten Sie darauf, die Kontaktlinse nach 24 Stunden zu entfernen, um auch die Hornhaut auf Ödeme und Striae zu untersuchen.
Der Standard der Pflege schreibt vor, dass Fälle von Hornhautfremdkörpern innerhalb von 24 Stunden gesehen werden sollten, aber das variiert sicherlich je nach Schweregrad und Tiefe des Fremdkörpers.
Druckpflaster sind eine weitere Methode zur Schmerzkontrolle, finden aber bei Patienten, die noch einen aktiven Lebensstil führen, weniger Anklang und sind oft unnötig.
Bei dezentralen oberflächlichen Fremdkörpern reicht in der Regel ein topisches Antibiotikum aus. Wenn bereits eine übermäßige Entzündung aufgetreten ist oder die erforderliche Bohrung umfangreich war, bietet die Verwendung von Homatropin BID für drei Tage in Verbindung mit dem topischen Antibiotikum oft eine angemessene Schmerzbehandlung und verringert das Risiko einer Iritis.
Topische nicht-steroidale Antirheumatika können ebenfalls zur Schmerzbehandlung beitragen, ohne die Epithelheilung zu gefährden. Steroide sind, auch bei Vorliegen einer Iritis oder einer nachfolgenden Iritis, relativ kontraindiziert, solange keine Reepithelisierung festgestellt wurde.
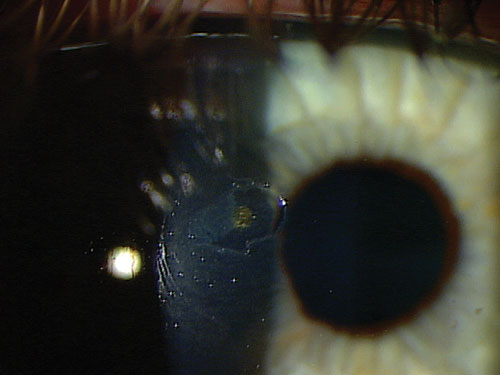
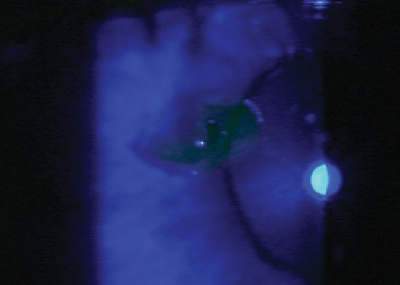
Bei zentralen Fremdkörpern bestimmt die Tiefe die Höhe der Medikation. Oberflächliche Hornhautfremdkörper – unabhängig von ihrer Lage – werden nicht vernarben. Wenn der Fremdkörper jedoch zentral liegt und in die Stromaschicht eingedrungen ist, kommt es zu einer Narbenbildung. Ziehen Sie daher Steroide in Betracht, um die Narbenbildung und das Risiko eines möglichen Sehverlusts zu verringern. Die Dosierung und Dauer der Steroide hängt von der Tiefe des Fremdkörpers, dem Ausmaß der Entzündung und dem Risiko der Narbenbildung ab, aber die gängigste Dosierung ist QID für sieben bis zehn Tage, gefolgt von einem kurzen Taper. Seien Sie aggressiv und verwenden Sie ein starkes Steroid, wie Prednisolonacetat, Difluprednat oder Loteprednol 0,5 %.
Eine Amnionmembran, wie z.B. das Prokera Slim Gerät (Bio-Tissue), kann auch für jene zentralen, tiefen Fremdkörper geeignet sein, bei denen das Risiko der Narbenbildung groß ist.
11. Wiedervorstellung am ersten Tag
Eine signifikante Heilung sollte innerhalb von 24 Stunden festgestellt werden. Die häufigsten Bedenken bei der Nachuntersuchung sind Infektionen, Iritis und rezidivierende Hornhauterosion.
12. Ordnungsgemäß abrechnen
Keine Arbeit ist abgeschlossen, bevor der Papierkram erledigt ist. Der häufig verwendete Code ist 65222 (Hornhautfremdkörperentfernung mit Spaltlampe). Achten Sie darauf, Modifikatoren zu verwenden, um anzugeben, ob mehr als ein Fremdkörper entfernt wurde. Dieser Code hat keinen globalen Nachuntersuchungszeitraum, so dass es angemessen ist, einen E/M-Code für Nachuntersuchungen abzurechnen.
Fremdkörper in der Hornhaut können für den Patienten eine beängstigende, die Sehkraft bedrohende Situation darstellen. Mit der richtigen Patientenaufklärung, Fremdkörperentfernungstechnik und Behandlung werden Sie das Metall und den Rost effizient und effektiv aus der Hornhaut herausbekommen. Ihr Patient wird sich deutlich besser fühlen und Sie haben einen Patienten für Ihre Praxis gewonnen.
Angenommen, der Anruf kam zur Halbzeit, dann können Sie die aufregende zweite Halbzeit genießen, weil Sie wissen, dass Sie Ihrem Patienten einen hervorragenden Dienst erwiesen haben, und Ihr Patient wird die zweite Halbzeit in der Gewissheit genießen, dass er in guten Händen ist und die richtige Entscheidung getroffen hat.
Dr. Shetler ist Assistenzprofessor und Leiter der universitären Klinikeinrichtungen am Oklahoma College of Optometry.
Dr. Lighthizer ist stellvertretender Dekan für klinische Pflegeleistungen, Leiter der Weiterbildung und Chef der Spezialklinik und der Klinik für Elektrodiagnostik am Oklahoma College of Optometry.