Original Editor – Kirianne Vander Velden
Lead Editors – Bianca Geeroms, Anja Vanroelen, Kirianne Vander Velden, Ella Rubbens und Kim Jackson
Definition/Beschreibung
Thermotherapie besteht aus der Anwendung von Wärme oder Kälte (Kryotherapie) zum Zweck der Veränderung der kutanen, intraartikulären und Kerntemperatur von Weichgewebe mit der Absicht, die Symptome bestimmter Erkrankungen zu verbessern. Kryotherapie und Thermotherapie sind nützliche Hilfsmittel bei der Behandlung von Verletzungen des Bewegungsapparates und von Weichteilverletzungen. Die Verwendung von Eis oder Wärme als therapeutische Intervention verringert die Schmerzen in Gelenken und Muskeln sowie Weichteilen und sie haben entgegengesetzte Auswirkungen auf den Gewebestoffwechsel, die Durchblutung, Entzündungen, Ödeme und die Dehnbarkeit des Bindegewebes. Die Thermotherapie kann in Reha-Einrichtungen oder zu Hause angewendet werden.
Zweck
Das Ziel der Thermotherapie ist es, die Gewebetemperatur in einer bestimmten Region über einen längeren Zeitraum zu verändern, um eine gewünschte biologische Reaktion zu induzieren. Die meisten Thermotherapien sind so konzipiert, dass sie die Wärmetherapie auf ein Zielgewebevolumen mit minimaler Auswirkung auf das dazwischenliegende oder umliegende Gewebe ausüben.
- Wärme: Durch die Erhöhung der Temperatur der Haut/des Weichteilgewebes wird der Blutfluss durch Vasodilatation erhöht. Auch die Stoffwechselrate und die Dehnbarkeit des Gewebes nehmen zu. Wärme erhöht die Sauerstoffaufnahme und beschleunigt die Gewebeheilung, sie erhöht aber auch die Aktivität zerstörerischer Enzyme, wie z. B. Kollagenase, und erhöht die katabole Rate.
- Kälte: Durch die Senkung der Temperatur der Haut/des Weichteilgewebes verringert sich der Blutfluss durch Vasokonstriktion. Danach folgt eine Vasodilatation, die einer hypoxischen Schädigung vorbeugt (Jagdreflex: Wenn die Kältepackung länger als 10 Minuten auf der Haut verbleibt, erweitern sich die Blutgefäße). Der Gewebestoffwechsel nimmt ebenso ab wie die neuronale Erregbarkeit, die Entzündung, die Leitungsgeschwindigkeit und die Dehnbarkeit des Gewebes. Bei einer Gelenktemperatur von 30°C oder weniger wird die Aktivität der knorpelabbauenden Enzyme, einschließlich Kollagenase, Elastase, Hyaluronidase und Protease, gehemmt. die verringerte Stoffwechselrate begrenzt weitere Verletzungen und hilft dem Gewebe, die zelluläre Hypoxie zu überleben, die nach einer Verletzung auftritt.

Abbildung 1:Pathophysiologische Wirkungen topischer Modalitäten
Beide Anwendungen können den Schmerz reduzieren, aber die Frage ist immer noch, wann wir welche Anwendung einsetzen müssen. Daher kann die Präferenz des Patienten bei der Entscheidung, welche Thermotherapie zu verwenden ist, berücksichtigt werden.
Anwendung
- Wärme: Die Erwärmung des oberflächlichen Gewebes kann durch heiße Packungen, Wachsbäder, Handtücher, Sonnenlicht, Saunen, Wärmepackungen, Dampfbäder/-räume erreicht werden. Wir können die Wärme auch durch Elektrotherapie (Ultraschall, Stoßwellen und Infrarotstrahlung) in die tieferen Gewebe bringen.
- Kälte: Kühlung wird durch Eispacks, Eisbäder, kühlende Gelpacks, Kaltluft und Sprays erreicht.
In der Literatur wird die Kryotherapie (Eisanwendung) als eine wirksame Behandlung von Weichteilverletzungen beschrieben. Sie reduziert die Schwellung und verbessert den Bewegungsumfang. Allerdings gibt es noch einige Zweifel, ob es tatsächlich wirksam für die Schmerzlinderung ist. Die Anwendung von Eis kann also bei einer Vielzahl von Muskel-Skelett-Schmerzen nützlich sein, doch die Beweise für seine Wirksamkeit sollten überzeugender erbracht werden.
Bewegungen in warmem Wasser, meist als Hydrotherapie oder Balneotherapie bezeichnet, sind eine beliebte und effektive Behandlung mit schmerzlindernder Wirkung für viele Patienten mit schmerzhaften neurologischen oder muskuloskelettalen Erkrankungen. Die Wärme des Wassers kann die Nozizeption blockieren, indem sie auf thermische Rezeptoren und Mechanorezeptoren einwirkt und so die segmentalen Mechanismen der Wirbelsäule beeinflusst. Es gibt positive Effekte auf die Homöostase der Hautbarriere und eine entzündungshemmende Aktivität. Darüber hinaus kann die Wärme die Durchblutung und Muskelentspannung fördern. Der hydrostatische Effekt kann auch Schmerzen lindern, indem er periphere Ödeme reduziert und die Aktivität des sympathischen Nervensystems dämpft.
Wirkmechanismus
Die Durchblutung der Haut wird durch zwei Zweige des sympathischen Nervensystems gesteuert: ein noradrenerges vasokonstriktives System und ein cholinerges aktives vasodilatatorisches System. Diese dualen sympathischen neuronalen Kontrollmechanismen beeinflussen die wichtigsten Aspekte der thermoregulatorischen Reaktionen über den größten Teil der menschlichen Körperoberfläche.
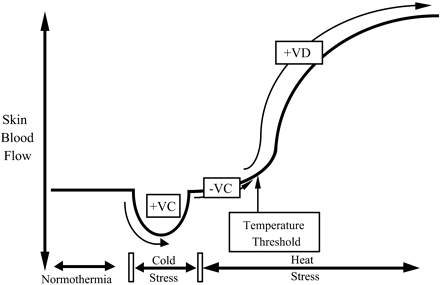
Abbildung 2: Reaktionen des Hautblutflusses auf Kälte- und Hitzestress.
VC = Vasokonstriktion, VD = Vasodilatation
Während Perioden der Hypothermie führen sinkende Kern- und Hauttemperaturen zu einem reflexiven Anstieg der sympathisch aktiven vasokonstriktorischen Nervenaktivität, um die Hautdurchblutung zu reduzieren und die Körperwärme zu erhalten. Während Perioden von Hitzestress führen steigende Kern- und Hauttemperaturen zu einer reflexiven Erhöhung der sympathischen aktiven vasodilatatorischen Nervenaktivität, um die Hautdurchblutung zu erhöhen.
Die Wirkung von Wärme auf den Schmerz wird durch wärmeempfindliche Kalziumkanäle vermittelt. Diese Kanäle reagieren auf Wärme mit einem Anstieg des intrazellulären Kalziums. Dadurch werden Aktionspotentiale erzeugt, die die Stimulation der sensorischen Nerven erhöhen und das Wärmegefühl im Gehirn hervorrufen. Diese Kanäle sind Teil einer Familie von Rezeptoren, die TRPV-Rezeptoren genannt werden. TRPV1- und TRPV2-Kanäle sind empfindlich für schädliche Hitze, während TRPV4-Kanäle für normale physiologische Hitze empfindlich sind. Ihre multiplen Bindungsstellen ermöglichen es einer Reihe von Faktoren, diese Kanäle zu aktivieren. Einmal aktiviert, können sie auch die Aktivität von Purin-Schmerzrezeptoren hemmen. Diese Rezeptoren, P2X2- und P2Y2-Rezeptoren genannt, sind vermittelte Schmerzrezeptoren und befinden sich in den peripheren kleinen Nervenendigungen. Bei peripheren Schmerzen kann zum Beispiel Wärme den Schmerz direkt hemmen. Wenn der Schmerz jedoch von tiefem Gewebe ausgeht, stimuliert Wärme die peripheren Schmerzrezeptoren, was das so genannte Gating im Rückenmark verändern und den tiefen Schmerz reduzieren kann.
Vorangegangene Studien haben nahegelegt, dass Temperatur den Austausch zwischen Ca2+ und Na+ in Nervenzellen beeinflussen kann. Sie haben eine Erhöhung sowohl der Schmerzschwelle (PTH) als auch der Schmerztoleranz (PTO) bei Anwendung von Kühlung dokumentiert.
Wahr oder nicht wahr?
Nachteil: Wenn man die Haut erwärmt, wird durch die Vasodilatation (VD) das Blut aus dem darunter liegenden Weichteilgewebe abgezogen und die schlechte Durchblutung der Muskeln verringert den Stoffwechsel in den Muskeln…
Eine erhöhte oberflächliche Gewebetemperatur führt zur Freisetzung von chemischen Mediatoren wie Histamin und Prostaglandinen, die eine Vasodilatation bewirken. Diese vasodilatatorischen Mechanismen haben keinen signifikanten Einfluss auf den Blutfluss im Skelettmuskel, da der Blutfluss im Skelettmuskel stark von anderen physiologischen und metabolischen Faktoren beeinflusst wird. Bewegung ist das beste Mittel, um die Durchblutung der Skelettmuskulatur zu erhöhen.
Behandlung
Die Behandlung hängt von der Art der Anwendung und der Art der Erkrankung ab.
Es gibt 3 Phasen des Heilungsprozesses: die Entzündungsphase, die Proliferationsphase und die Remodellierungsphase.
- Die erste Phase, die so genannte Entzündungsphase, schützt den verletzten Bereich vor weiteren Verletzungen, während der Körper das geschädigte Gewebe einschließt. Während dieser Phase kann die Kryotherapie helfen, die Schwellung zu reduzieren. Verwenden Sie während dieser Phase niemals Wärme, da Wärme den Blutfluss in den verletzten Bereich erhöht und die Schwellung vergrößert. Die Entzündungsphase hat eine Dauer von 2 Tagen.
- In der zweiten Phase, der Proliferationsphase, wird neues Gewebe und Narbengewebe gebildet. Wärme kann nun auf den verletzten Bereich angewendet werden, um den Heilungsprozess zu erleichtern.
- Die dritte und letzte Phase, die Remodellierungsphase, ist der Prozess der Wiederherstellung der Gesundheit: die Wiederherstellung der Struktur und Funktion von verletztem oder krankem Gewebe. Der Heilungsprozess umfasst die Blutgerinnung, die Ausbesserung des Gewebes, die Narbenbildung und die Knochenheilung. In dieser Phase kann auch eine Wärmetherapie eingesetzt werden.
Physiologische Effekte
Viele der lokalen physiologischen Effekte von Wärme und Kälte sind gründlich untersucht worden. Zum Beispiel erhöht Wärme die Haut- und Gelenktemperatur, verbessert die Blutzirkulation und Muskelentspannung und verringert die Gelenksteifigkeit. Kälte betäubt den Schmerz, verringert die Schwellung, verengt die Blutgefäße und blockiert die Nervenimpulse zum Gelenk.
Tiefe Wärme soll die Nervenempfindlichkeit verringern, die Durchblutung steigern, den Gewebestoffwechsel erhöhen, die Empfindlichkeit der Muskelspindel auf Dehnung verringern, Muskelentspannung bewirken und die Flexibilität erhöhen. Wärme stimuliert die kutanen Thermorezeptoren, die mit den kutanen Blutgefäßen verbunden sind, und bewirkt die Freisetzung von Bradykinin, das die Wände der glatten Muskulatur entspannt, was zu einer Gefäßerweiterung führt. Die Muskelentspannung tritt als Folge einer verringerten Feuerungsrate der Gamma-Efferenzen auf, wodurch die Schwelle der Muskelspindeln gesenkt und die afferente Aktivität erhöht wird. Es kommt auch zu einer Abnahme des Feuerns des Alpha-Motorneurons zur extrafusalen Muskelfaser, was zu einer Muskelentspannung und einer Abnahme des Muskeltonus führt.
Vorsichtsmaßnahmen
Eine sehr wichtige Anmerkung, die gemacht werden muss, ist, dass die Thermotherapie für Menschen mit einem normalen Hautgefühl sicher ist. Wenn ein Patient Probleme mit der Wärmeempfindlichkeit hat, könnte es gefährlich werden. Sie können nicht spüren, ob sie durch die Anwendung verbrannt werden.
Wirksamkeit
Wirksamkeit
Es gibt noch viele Widersprüche, ob die Anwendung der Thermotherapie wirksam ist; sie wird jedoch weltweit zur Schmerzlinderung eingesetzt.
Während es gute Belege dafür gibt, dass Bewegung die Schmerzen lindert, die Funktion verbessert und kosteneffektiv ist, sind die Belege für den Einsatz von physiotherapeutischen Interventionen ohne Bewegung viel schwächer. Es gibt einige Belege für die Wirksamkeit von Thermotherapie, transkutaner elektrischer neuromuskulärer Stimulation (TENS) und Massage. Aber es gibt wenig Evidenz für die Wirksamkeit von Elektrotherapie, Akupunktur oder manueller Therapie.
Bei Kniearthrose (OA) wird berichtet, dass Eismassage die Gelenkbewegung, den Schmerz und die Funktion verbessert; Eispackungen können Schwellungen reduzieren und die Bewegung verbessern, aber den Schmerz nicht lindern. Bei rheumatoider Arthritis (RA) wird berichtet, dass Wärme- oder Kältepackungen keinen Effekt auf Ödeme, Schmerzen, Bewegung, Kraft oder Funktion haben.
Kosteneffektivität
Trotz der widersprüchlichen Evidenz wird die einfache Form der Thermotherapie bei vielen muskuloskelettalen Erkrankungen empfohlen, da sie eine sichere, effektive, einfach anzuwendende und beliebte Therapie ist, die auf anekdotischen Berichten, Expertenmeinungen und Patientenpräferenzen beruht. Interventionen, die selbst verabreicht werden können (Thermotherapie, TENS, Massage), sind wahrscheinlich kosteneffektiver und weniger belastend und daher viel attraktivere langfristige Managementoptionen. Komplexe thermotherapeutische Modalitäten (Erwärmung von tieferem Gewebe) erfordern spezielle Ausrüstung, Überwachung und müssen von einem Therapeuten durchgeführt werden, was sie weniger zugänglich, kostspieliger und risikoreicher macht.

Abbildung 3: Kurz- und langfristige Wirksamkeit, Kosteneffektivität und klinische Anwendbarkeit von häufig
verwendeten physikalischen Therapiemodalitäten, die bei der Behandlung von muskuloskelettalen Erkrankungen eingesetzt werden.
Evidenzniveau: 1C
- 1.0 1.1 1.2 1.3 1.4 1.5 1.6 M. V. Hurley et al., Non-Exercise physical therapies for musculoskeletal conditions, Best Practice & Research, Clinical Rheumatology, 2008. 1C
- 2.0 2.1 2.2 Brosseau L., Yonge K.A., Welch V. et al., Thermotherapy for treatment of osteoarthritis, the Cochrane library, 2003. 1A
- 3.0 3.1 Petrofsky J., Berk L., Lee H., Moist heat or dry heat delayed onset muscle soreness, Journal of clinical medicine research, 2013. 2B
- 4,0 4,1 4,2 Scott F. Nadler, DO, FACSM, Kurt Weingand, PhD, DVM, und Roger J. Kruse, MD; The Physiologic Basis and Clinical Applications of Cryotherapy and Thermotherapy for the Pain Practitioner, Schmerzarzt, 2004. 1A
- 5.0 5.1 5.2 D. L. Kellogg Jr., In vivo mechanisms of cutaneous vasodilation and vasoconstriction in humans during thermoregulatory challenges, The American Physiological Society, 2006. 3A
- Hendee W.R., Physics of Thermal Therapy, Fundamentals and Clinical applications, By Taylor and Francis group, 2013.
- 7.0 7.1 Heinrichs K., Lehrbuch der medizinischen Physiologie, Philadelphia, 1986. (Kapitel 16: Oberflächliche thermische Modalitäten).
- Bleakley C.,McDonough S.,MacAuley D., The Use of Ice in the Treatment of Acute Soft-Tissue Injury: A Systematic Review of Randomized Controlled Trials, The American Journal of Sports Medicine; 2004. 1A
- Tricia J. Hubbard et al., Does Cryotherapy Improve Outcomes With Soft Tissue Injury? Journal of Athletic Training, 2004. 1A
- Ernst E., Fialka V., Ice freezes pain? Ein Überblick über die klinische Wirksamkeit der analgetischen Kältetherapie, J pain symptoms manage, 1994. 5
- 11.0 11.1 Amin A. Algafly, Keith P. George, The effect of cryotherapy on nerve conduction velocity, pain threshold and pain tolerance, Br J Sports Med, 2007. 3B
- 12.0 12.1 Choi YJ et al. Therapeutic effects and immunomodulation of suanbo mineral water therapy in a murine model atopic dermatitis. 1B
- Hiroharu K., Kiichiro T., Effectiveness of Aquatic Exercise and Balneotherapy: A Summary of Systematic Reviews Based on Randomized Controlled Trials of Water Immersion Therapies, Journal of epidemiology, 2010. 1A
- Eversden L, Maggs F, Nightingale P, Jobanputra P., A pragmatic randomized controlled trial of hydrotherapy and land exercises on overall well-being and quality of life in rheumatoid arthritis, BMC Musculoskeletal Disorders, 2007. 2A
- Lacy A. Holowatz et al, Mechanisms of acetylcholine-mediated vasodilatation in young and aged human skin, The Physiological Society, 2005. 3B
- Swenson C et al. Cryotherapy in sports medicine. Scand J Med Sci Sports. 1996 Aug6(4) 1B
- 17.0 17.1 17.2 Kathleen A. Sluka, PhD, PT, Michelle R. Christy, MPT, Wendy L. Peterson, MPT, Staci L. Rudd, MPT, Stacie M. Troy, MPT, Reduction of pain-related behaviors with either cold or heat treatment in an animal model of acute arthritis, Archives of Physical Medicine and Rehabilitation, März 1999. 3B
- 18.0 18.1 Fahey T.D., Athletic training: principles and practice, Mayfield.
- 19.0 19.1 19.2 Oosterveld F.G.J., Rasker J.J., Effects of local heat and cold treatment on surface and articular temperature of arthritic knees, American college of rheumatology, 1994. 1B
- William E. Prentice, An Electromyographic Analysis of the Effectiveness of Heat or Cold and Stretching for Inducing Relaxation in Injured Muscle, The journal of orthopaedic and sports physical therapy, 1982. 1B
- Steven E. Peres, David O. Draper, Kenneth L. Knight, Mark D. Ricard, Pulsed shortwave diathermy and prolonged long-duration stretching increase dorsiflexion range of motion more than identical stretching without diathermy, Journal of Athletic Training, 2003. 2B
- 22.0 22.1 22.2 Oosterveld F.G., Rasker J.J., Treating arthritis with locally applied heat or cold, Semin Arthritis Rheum., 1994. 5