Clinical Fellow, Acute and Elderly Care Medicine, Ashford and St Peter’s Hospitals NHS Foundation Trust
Correspondance à :Clarence Chikusu
Background
Les premiers rapports sur la réalisation d’une ponction lombaire (PL) datent de la fin du 19e siècle . Heinrich Irenaeus Quince (avec qui la ponction lombaire est communément associée) a rapporté au dixième congrès de médecine interne en avril 1891 qu’il avait effectué dans un cas 3 ponctions lombaires chez un patient suspecté de méningite tuberculeuse qui était comateux . Les procédures ont été effectuées à 3 jours d’intervalle et le patient s’est rétabli. L’autre cas concernait un patient souffrant d’hydrocéphalie chronique et de maux de tête. La ponction lombaire chez ce patient a soulagé les symptômes. Un mois après le rapport de Quincke au congrès, Walter Essex Wynter, registraire à l’époque, a publié dans le Lancet 4 cas d’aspiration de liquide céphalorachidien (LCR) chez des patients soupçonnés de méningite. La ponction lombaire était une procédure destinée à soulager les symptômes (à l’époque, principalement la méningite ou une pression intracrânienne élevée). Par la suite, elle est devenue une procédure qui peut être diagnostique ou thérapeutique, et la technique s’est affinée avec l’amélioration des instruments, la sensibilisation aux techniques aseptiques et l’augmentation de la disponibilité et des connaissances de l’anesthésie.
Indications
- En cas de suspicion d’hémorragie sous-arachnoïdienne (HSA)
- Diagnostic de méningite (bactérienne, virale, fongique, maligne, atypique)
- Traitement de l’élévation de la pression intracrânienne (hypertension intracrânienne idiopathique ou autres causes telles que la méningite)
- Aide au diagnostic de l’hydrocéphalie à pression normale
- Exclusion des maladies neurologiques, troubles et syndromes vasculaires, auto-immuns ou paranéoplasiques
- Administration d’agents thérapeutiques (pour la chimiothérapie, l’analgésie/anesthésie, la thérapie antimicrobienne)
Il est important de noter qu’en cas de suspicion d’HSA, une ponction lombaire 12 heures après l’apparition des symptômes est idéale, mais peut être diagnostique après 2 semaines d’apparition . Ce n’est pas le cas après 4 semaines.
Contre-indications
- Lésion de masse intracrânienne ou lésion d’occupation d’espace suspectée.
- Troubles de la coagulation ou diathèse sanguine.
- Abcès rachidien sous-jacent.
- Mise en évidence par imagerie d’un déplacement de la ligne médiane.
- Tumeur de la fosse postérieure ou autre lésion suspectée du 4e ventricule.
Consentement
Il est de bonne pratique que le consentement soit obtenu avant d’entreprendre toute intervention ou procédure invasive, et c’est le cas pour la réalisation d’une ponction lombaire.
Équipement et outils
- Plus de 6 flacons de prélèvement (généralement à bouchon blanc) en fonction des tests requis à partir de l’échantillon. Ceux-ci doivent normalement être pré-étiquetés avec un numéro (1-6). Certains centres en utilisent jusqu’à trois, d’autres quatre, mais cela dépend du nombre de tests nécessaires.
- Un flacon de sérum glucosé fait partie de l’équipement (un sérum apparié avec le glucose du LCR est généralement envoyé notamment dans le diagnostic infectieux).
- Un flacon de sérum pour l’électrophorèse apparié avec le LCR lors de la recherche de bandes oligoclonales (lors du diagnostic de la sclérose en plaques par exemple).
- Des aiguilles à dessiner pour l’anesthésie locale, avec une seringue de 10-20ml pour l’administration de l’anesthésie locale, y compris une aiguille pour l’injection sous-cutanée et l’injection dans les tissus profonds.
- Aiguille spinale (nous conseillons l’aiguille 22G Whitcare ou « pointe de crayon » qui est atraumatique et est le choix préféré par rapport aux aiguilles coupantes ou Quincke)
- Manomètre avec robinet à 3 voies
- Pack de pansements avec désinfectant approprié, gaze et draps stériles
- Pour la cytologie en cas de suspicion de cancer, 10cc est le mieux, sinon 1-2 cc par bouteille. Toutes ces quantités sont sûres si la PL est sûre en premier lieu !
- Si la pression est > 25cm, je prends 30 cc et ne fais pas de pression de fermeture (pas fiable).
Positionnement
Il y a deux positions dans lesquelles un patient peut être pour une ponction lombaire – voir figure 1. La position préférée est la position couchée sur le côté (latérale gauche), avec les jambes des patients fléchies au niveau du genou et ramenées vers la poitrine, et le thorax supérieur courbé vers l’avant dans une position presque fœtale.
Il est important de noter que le point où l’aiguille pénètre dans la colonne vertébrale doit être au même niveau que la ligne médiane de la colonne vertébrale, qui devrait idéalement être au même niveau que la tête des patients pour donner la lecture la plus précise5, 6. Pour des raisons de confort, un oreiller peut parfois être placé sous la tête du patient et/ou entre ses jambes. Le dos du patient doit être perpendiculaire à la table.
La deuxième position est la position verticale ou assise. Elle est utilisée lorsque la position latérale a échoué. Asseyez le patient sur le bord du lit, les jambes reposant sur un tabouret ou une chaise, demandez-lui de rouler ses épaules et le haut du dos vers l’avant, la chaise étant positionnée de manière à faire remonter les cuisses vers l’abdomen. La pression d’ouverture, lorsqu’elle est indiquée, est mesurée en position latérale.
Si la position assise est adoptée pour une raison quelconque et qu’une pression d’ouverture est recherchée, le patient doit être déplacé avec précaution en position latérale une fois que l’aiguille est dans le bon espace. Une fois que le patient est dans cette position, le stylet peut être retiré. Il est important de ne pas retirer le stylet avant que le patient soit positionné en toute sécurité sur le côté latéral.
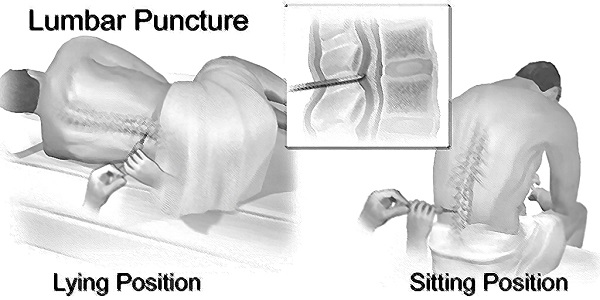
Figure 1. Positionnement du patient pour une ponction lombaire – illustration de Chirwa CA &Chirwa M reproduite avec autorisation.
Anatomie
La localisation du point d’entrée correct est effectuée en identifiant l’anatomie de surface de l’espace interspinal L3/L4 (qui se trouve quelques mm au-dessus de l’apophyse épineuse de L4). Cela se fait généralement en palpant les crêtes iliaques.
Une ligne imaginaire entre les points les plus élevés des crêtes iliaques coupe généralement en deux l’espace L3/L4. Cependant, cela varie en fonction d’un certain nombre de variables, comme l’obésité. En tant que tel est peut être utilisé comme un guide en conjonction avec la palpation pour le processus épineux des vertèbres lombaires et leurs espaces intermédiaires.
Les espaces intermédiaires de L3/L4 ou L4/L5 sont utilisés comme points d’entrée – voir figure 2.

Figure 2. Anatomie de surface avec marquages sur un mannequin d’entraînement à la ponction lombaire -Doherty CM. & Forbes RB. La ponction lombaire diagnostique. Ulster Medical Journal 2014 ; 83(2) : 93-102 – reproduit avec autorisation.
Technique
Une fois que le point d’entrée correct est identifié, nettoyer la peau avec un antiseptique et procéder à l’anesthésie locale initialement par voie sous-cutanée, puis plus profondément dans les couches assurant une distribution plus large de l’anesthésique.
Après avoir donné à l’anesthésie suffisamment de temps pour agir, l’aiguille spinale (voir figure 3) peut être introduite dans l’espace. Avancer l’aiguille lentement vers l’ombilic.
Lorsqu’on utilise une aiguille coupante, il est important de s’assurer que le biseau de l’aiguille est orienté parallèlement à la direction de la moelle et des fibres spinales. Par conséquent, si en position assise, le biseau est orienté sur le côté, en position couchée, il doit être orienté vers le haut .
Ceci réduit la probabilité de complications post-procédure telles que les maux de tête. L’aiguille atraumatique ( » pointe de crayon « ) réduit la probabilité de ce problème.
L’espace dural se trouve à environ 4-5cm (voir figure 4) de la surface si la peau . Lorsque l’aiguille est avancée, certains praticiens ressentent un » give » ou une sensation de » pop » lorsque l’aiguille pénètre dans l’espace, bien que ce ne soit pas toujours le cas.
À certains moments, lorsque l’aiguille traverse les différentes couches, des sensations similaires peuvent être ressenties mais l’aiguille n’est pas encore dans le bon espace. À ce titre, certains praticiens avancent l’aiguille et retirent le stylet à intervalles réguliers jusqu’à ce que l’espace soit pénétré et que le LCR soit aspiré.
Si aucun liquide n’est obtenu, replacez le stylet et avancez à nouveau l’aiguille de quelques centimètres supplémentaires ou ajustez l’angle de l’aiguille. Certains patients peuvent avoir besoin d’aiguilles plus longues qui sont disponibles.
Figure 3. Exemples d’aiguilles spinales (de Quincke) démontrant l’aiguille avec le stylet in situ avant d’être retirée. Le noir correspond à 22G et le jaune à 20G.

Figure 4. Représentation de la distance au Ligamentum Flavum par laquelle l’aiguille entre et passe, point où le LCR sera aspiré- Doherty CM. & Forbes RB. La ponction lombaire diagnostique. Ulster Medical Journal 2014 ; 83(2) : 93-102 – reproduit avec autorisation.

Figure 5.Manomètre avec robinet à trois voies (stopcock) utilisé pour la mesure des pressions d’ouverture et de fermeture
Le manomètre (voir figure 5) est fixé pour mesurer la pression d’ouverture (si elle est indiquée) un LCR est aspiré. Celle-ci doit être mesurée en position allongée. Une pression de 10-20cm H2O est normale.
Si l’on mesure les pressions d’ouverture à des fins diagnostiques ou à des fins thérapeutiques, une pression de fermeture est utile, mais si la pression d’ouverture supérieure à 25cm H2O, la pression de fermeture peut ne pas être fiable.
Normalement, 1 à 5mls de LCR suffisent par bouteille. En termes généraux, jusqu’à 20 ml de LCR au total peuvent être prélevés en toute sécurité. En cas d’hypertension intracrânienne idiopathique par exemple, des volumes plus importants, jusqu’à 30-40mls, peuvent être nécessaires pour favoriser le soulagement des symptômes.
Cela peut également être nécessaire si les pressions d’ouverture sont très élevées (>25cmH2O). Cependant, les PL de grand volume peuvent entraîner des complications. Il est donc conseillé d’en discuter avec un neurologue et de demander conseil sur les autres options thérapeutiques pour les patients présentant des pressions d’ouverture élevées.
Dans l’ensemble le fluide est le envoyé dans les flacons de prélèvement appropriés pour :
- Comptage cellulaire et différentiel
- Biochimie qui comprend les protéines et le glucose (pour lequel un glucose sérique apparié est également envoyé)
- Microscopie, Culture et coloration de Gram (MC+S)
Des échantillons peuvent également être envoyés pour la xanthochromie (pour l’HSA), la PCR virale, les bandes oligloclonales, le dépistage fongique, vasculaire et auto-immun, la malignité et les maladies à prions, pour n’en citer que quelques-uns. Lors du dépistage de la malignité, jusqu’à trois PL peuvent être nécessaires. Se référer aux directives du laboratoire local pour l’interprétation des résultats.
Après avoir obtenu du LCR, toujours replacer le stylet avant de retirer l’aiguille.
Ce qu’il faut surveiller après la procédure
- Maux de tête (mal de tête post ponction lombaire). C’est la complication la plus fréquente, surtout chez les jeunes adultes. Peut être gérée avec des analgésiques simples ou des anti-inflammatoires non stéroïdiens. Il est conseillé aux patients de rester allongés pendant 30 à 60 minutes après l’intervention. En fonction des symptômes, ils peuvent avoir besoin de 2 semaines supplémentaires de repos strict au lit. Parfois, une gestion anesthésique utilisant un patch de sang épidural peut être nécessaire pour les cas intraitables graves.
- L’infection peut se produire sous forme de cellulite, d’abcès ou de discite, d’ostéomyélite vertébrale, de méningite bactérienne.
- Des douleurs dorsales peuvent survenir au niveau du site d’entrée ou ailleurs dans le dos en conséquence du traumatisme de la procédure bien que léger.
- Des saignements peuvent survenir à tous les niveaux de la dure-mère. Cela sera nettement plus grave chez les personnes atteintes de coagulopathies ou anticoagulées (HSA, hématome sous-dural ou épidural.
- Une irritation ou une lésion nerveuse pourrait survenir si l’aiguille spinale empiète sur un nerf ou une racine nerveuse. Aussi, lorsque l’aiguille est retirée, il est important que le stylet soit replacé avant d’avoir pour prévenir la probabilité d’un retrait d’un nerf. Cela réduit également la probabilité de maux de tête post LP comme mentionné précédemment.
- Le sang dans le LCR peut se produire avec l’aspiration initiale du LCR et donne généralement des numérations de globules rouges faussement élevées dans le premier flacon envoyé au laboratoire. Les flacons suivants montrent une réduction du nombre de globules rouges.
- La hernie cérébrale est rare mais une complication grave et la vigilance pour tout symptôme ou signe est conseillée. Il est impératif d’effectuer un scanner cérébral pré LP chez les patients présentant une diminution de la conscience, un œdème papillaire ou d’autres caractéristiques neurologiques de pression intracrânienne élevée. En cas de méningite bactérienne, une hernie cérébrale peut survenir après la PL. D’autres infections intracérébrales telles que la tuberculose ou le paludisme peuvent également survenir. Le scanner est donc utile pour diagnostiquer la cause de l’altération neurologique et pour aider à déterminer le risque d’élévation de la pression intracrânienne et d’hernie cérébrale dans la PL. Il faut noter qu’un scanner normal n’élimine pas complètement le risque d’hernie et que les caractéristiques neurologiques mentionnées doivent néanmoins être surveillées. Le traitement d’une hernie cérébrale ou d’une pression intracrânienne élevée consiste généralement à perfuser du mannitol. Les directives locales à ce sujet devraient être recherchées.
- Tumeur épidermoïde ceci est rare et peut se produire après quelques années, causée par le tissu épidermoïde étant transplanté dans le canal rachidien pendant la procédure.
- Quincke HI. Ueber hydrocephalus. Verhandlung des Congress Innere Medizin (X) 1891 ; 321-39
- Quincke HI. Die lumbalpunction des hydrocéphales. Berlin Klin Wochenschr 1891 ; 28 : 929-33
- Pearce JM. Walter Essex, Quincke et la ponction lombaire. Journal of Neurology Neurosurgery Psychiatry 1994 February ; 57(2) : 179
- Frederiks JAM. & Koehler PJ. La première ponction lombaire. Journal of the History of the Neurosciences : Basic and Clinical Perspectives 1997 ; Volume 6 Issue 2 : 147-53
- Doherty CM. & Forbes RB. La ponction lombaire diagnostique. Ulster Medical Journal 2014 ; 83(2) : 93-102
- Johnson KS. & Sexton DJ. Ponction lombaire : Technique, indications, contre-indications, complications chez l’adulte. http://www.uptodate.com/contents/lumbar-puncture-technique-indications-contraindications-and-complications-in-adults?source=search_result&search=lumbar+puncture+technique&selectedTitle=1~150
- Fiorito-Torres F. Rayhill M. &Perloff M. Hypertension intracérébrale idiopathique (HII)/Pseudotumeur : Retirer moins de LCR est la meilleure solution. Neurologie 8 avril 2014 ; 82 (10) : Supplément I9-1.006
- Diagnostic et prise en charge des céphalées chez l’adulte. Un guide clinique national. SIGN Réseau écossais de directives intercollégiales. 107 novembre 2008
- Ali Moghtaderi, Roya Alavi-Naini et SalehehSanatinia (2012). Ponction lombaire : Techniques, complications et analyses du LCR, Emergency Medicine – An International Perspective, Dr Michael Blaivas (Ed.), ISBN : 978-953-51-0333-2, InTech, Disponible sur : http://www.intechopen.com/books/emergency-medicine-aninternational-perspective/lumbar-puncture-techniques-complications-and-csf-analyses
.
