Clínico, Médico de Cuidados Agudos e de Idosos, Ashford and St Peter’s Hospitals NHS Foundation Trust
Correspondência a:Clarence Chikusu
Contexto
Os primeiros relatórios de uma punção lombar (punção lombar) a ser realizada são do final do século XIX. Heinrich Irenaeus Quince (a quem a punção lombar está normalmente associada) relatou ao décimo congresso de Medicina Interna em Abril de 1891 que tinha realizado num caso 3 punções lombares num paciente com suspeita de meningite tuberculosa que estava em coma. Os procedimentos foram feitos com intervalos de 3 dias e o paciente recuperou. O outro caso foi num paciente que tinha hidrocefalia crónica e sofria de dores de cabeça. A punção lombar neste paciente aliviou os sintomas. Um mês após o relatório de Quincke ao congresso, Walter Essex Wynter, então secretário, publicou no Lancet 4 casos de aspiração de líquido cefalorraquidiano (LCR) em doentes com suspeita de meningite . A Punção Lombar era um procedimento dedicado ao alívio dos sintomas (na altura, principalmente meningite ou aumento da pressão intracraniana). Posteriormente, tornou-se um procedimento que pode ser diagnóstico ou terapêutico, e a técnica tornou-se mais refinada com instrumentos melhorados, o conhecimento de técnicas assépticas e a maior disponibilidade e conhecimento da anestesia.
Indicações
- Em casos de suspeita de hemorragia subaracnoídea (SAH)
- Diagnóstico de meningite (bacteriana, viral, fúngica, maligna, atípico)
li>Tratar pressão intracraniana elevada (hipertensão intracraniana idiopática ou outras causas tais como meningite)li>diagnóstico de hidrocefalia de pressão normalli>Exclusão de pressão neurológica, doenças vasculíticas, auto-imunes ou paraneoplásicas e síndromesAdministração de agentes terapêuticos (para quimioterapia, analgesia/anestesia, terapia antimicrobiana)
p>É importante notar que em suspeita de HAS, uma punção lombar 12 horas após o início dos sintomas é ideal, mas pode ser diagnosticada após 2 semanas de início. Este não é o caso após 4 semanas.
Contra-indicações
- Li>Li>Lesão de massa intracraniana suspeita ou lesão que ocupa espaço.
- Desordens de coagulação ou diátese sanguínea.
- Abcesso espinhal subjacente.
- Indicações de desvio da linha média.
- li>Tumor de fossaosterior ou outra suspeita de 4ª lesão ventricular.
Consentimento
É uma boa prática obter o consentimento antes de empreender qualquer intervenção ou procedimento invasivo, e este é o caso da realização de uma punção lombar.
Equipamento e Ferramentas
- Upa a 6 garrafas de amostra (geralmente de topo branco), dependendo dos testes exigidos da amostra. Estes devem normalmente ser pré-rotulados com um número (1-6). Alguns centros utilizam até três, outros quatro, mas isto dependerá do número de testes necessários.
- Um frasco de soro de glucose faz parte do equipamento (um frasco de soro emparelhado com glicose do LCR é geralmente enviado particularmente no diagnóstico infeccioso).
- Um frasco de soro para electroforese emparelhado com LCR ao verificar a existência de bandas oligoclonais (ao diagnosticar esclerose múltipla, por exemplo).
- A seringa de 10-20 ml para a administração do anestésico local, incluindo uma agulha para injecção subcutânea e injecção de tecidos profundos.
- Agulha espinal (aconselhamos agulha 22G Whitcare ou ‘ponta de lápis’ que é atraumática e é a escolha preferida em relação às agulhas de corte ou de Quincke)
- Bala de agulhas com desinfectante apropriado, gaze e cortinas esterilizadas
- Para citologia em caso de suspeita de cancro 10cc é melhor, caso contrário 1-2 cc por frasco. Todas estas quantidades são seguras se a LP for segura em primeiro lugar!
- se a pressão for > 25cm Eu tomo 30 cc e não faço pressão de fecho (não fiável).
Manómetro com torneira de 3 vias
Posicionamento
Existem duas posições em que um paciente pode estar para uma punção lombar – ver Figura 1. A posição preferida é deitada de lado (lateral esquerda) com as pernas do paciente flexionadas no joelho e puxadas em direcção ao peito, e o tórax superior curvado para a frente numa posição quase fetal.
É importante notar que o ponto em que a agulha entra na coluna precisa de estar ao mesmo nível que a linha média da coluna, que idealmente deveria estar ao mesmo nível que a cabeça do paciente para dar a leitura mais precisa5, 6. Por vezes, para conforto, uma almofada pode ser colocada por baixo da cabeça do paciente e/ou entre as suas pernas. As costas do paciente devem ser perpendiculares à mesa.
A segunda posição é a posição vertical ou sentada. Isto é utilizado quando a posição lateral falhou. Sentar o paciente na beira da cama, com as suas pernas apoiadas num banco ou cadeira, pedir-lhe que role os ombros e a parte superior das costas para a frente e a cadeira é posicionada para trazer as coxas para cima em direcção ao abdómen. A pressão de abertura, quando indicada, é medida na posição lateral.
Se a posição sentada for adoptada por qualquer razão e se se procurar uma pressão de abertura, o paciente deve ser movido cuidadosamente para a posição lateral assim que a agulha estiver no espaço correcto. Uma vez que o paciente esteja nesta posição, o estilete pode ser retirado. É importante não retirar o estilete antes de o paciente ser posicionado com segurança na lateral.
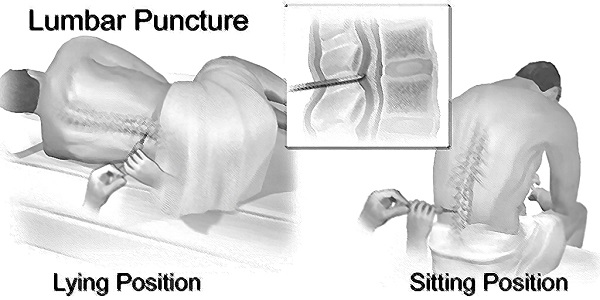
Figure 1. Posicionamento do paciente para Punção Lombar – ilustração de Chirwa CA &Chirwa M reproduzido com permissão.
Anatomia
Localização do ponto de entrada correcto é realizada através da identificação da anatomia da superfície do espaço interespinhal L3/L4 (que está alguns mm acima do processo espinhoso de L4). Isto é feito geralmente através da palpação das cristas ilíacas.
Uma linha imaginária entre os pontos mais altos das cristas ilíacas geralmente divide o espaço de L3/L4. No entanto, isto varia de acordo com uma série de variáveis, tais como a obesidade. Como tal, pode ser usado como guia em conjunto com a palpação para o processo espinhoso das vértebras lombares e os seus espaços interespaços.
O interespaço de L3/L4 ou L4/L5 são utilizados como pontos de entrada – ver Figura 2.

Figure 2. Anatomia da superfície com marcações num manequim de treino para punção lombar -Doherty CM. & Forbes RB. Punção Lombar Diagnóstica. Ulster Medical Journal 2014; 83(2): 93-102 – reproduzido com permissão.
Technique
Após a identificação do ponto de entrada correcto, limpar a pele com anti-séptico e proceder com anestesia local inicialmente subcutânea, e depois mais profundamente nas camadas assegurando uma distribuição mais ampla de anestésico.
Após dar ao anestésico tempo suficiente para trabalhar, a agulha espinal (ver Figura 3) pode ser introduzida no espaço. Avançar lentamente a agulha em direcção ao umbigo.
Ao utilizar uma agulha cortante, é importante assegurar que o bisel da agulha fique paralelo à direcção da medula e das fibras espinais. Portanto, se na posição sentada, o bisel fica virado para o lado, na posição deitada, deve ficar virado para cima.
Isto reduz a probabilidade de complicações pós-procedimento, tais como dores de cabeça. A agulha atraumática (“ponta de lápis”) reduz a probabilidade deste problema.
O espaço dural é de aproximadamente 4-5cm (ver Figura 4) da superfície se a pele . Quando a agulha é avançada, alguns praticantes sentirão uma sensação de dar ou de ‘pop’ quando a agulha entra no espaço, embora nem sempre seja este o caso.
Em momentos em que a agulha passa pelas diferentes camadas, pode haver sensações semelhantes mas a agulha ainda não está no espaço correcto. Como tal, alguns profissionais avançam a agulha e retiram o estilete a intervalos até que o espaço seja introduzido e o QCA seja retirado.
Se não for obtido nenhum fluido, substituir o estilete e avançar novamente a agulha por mais alguns centímetros ou ajustar o ângulo da agulha. Alguns pacientes podem necessitar de agulhas mais longas que estão disponíveis.
Figure 3. Exemplos de agulhas Espinais (Quincke’s) que demonstram a agulha com estilete in situ antes de serem retiradas. Preto é 22G e Amarelo é 20G.

Figure 4. Representando a distância ao Ligamentum Flavum através do qual a agulha entra e passa, altura em que o CSF será aspirado – Doherty CM. & Forbes RB. Punção Lombar Diagnóstica. Ulster Medical Journal 2014; 83(2): 93-102 – reproduzido com permissão.

Figure 5.Manómetro com torneira de três vias (torneira) utilizado para a medição das pressões de abertura e fecho
O manómetro (ver Figura 5) é anexado para medir a pressão de abertura (se indicado) é extraído um CSF. Este deve ser medido na posição deitada. Uma pressão de 10-20cm H2O é normal.
Se medir pressões de abertura para fins diagnósticos ou terapêuticos, uma pressão de fecho é útil, mas se a pressão de abertura for superior aos 25cm H2O, a pressão de fecho pode não ser fiável.
Normalmente, 1-5mls de CSF é geralmente suficiente por garrafa. Em termos gerais, até 20mls no total de CSF podem ser extraídos com segurança. Com hipertensão intracraniana idiopática, por exemplo, podem ser necessários maiores volumes até 30-40mls para auxiliar o alívio sintomático.
Isto também pode ser necessário se as pressões de abertura forem muito elevadas (>25cmH2O). No entanto, LP’s de grande volume podem levar a complicações. Por conseguinte, é aconselhável discutir isto com um neurologista e procurar aconselhamento sobre outras opções terapêuticas para pacientes com pressões de abertura elevadas.
Em todo o líquido é o enviado nos frascos de amostra apropriados para:
- Contagem e diferencial de células
- Bioquímica que inclui proteínas e glucose (para a qual também é enviada uma glicose sérica emparelhada)
- Microscopia, Cultura e Mancha de Gram (MC+S)
Amostras também podem ser enviadas para xantocromia (para SAH), PCR viral, bandas oligoclonais, ecrã fúngico, vasculítico e auto-imune, malignidade e doença do prião, para citar apenas algumas. Ao testar a malignidade, podem ser necessárias até 3 LP’s. Consultar as directrizes do laboratório local para interpretação dos resultados.
Após a obtenção do LCR, substituir sempre o estilete antes de retirar a agulha.
Coisas a ter em conta para o procedimento posterior
- Dor de cabeça (Punção Lombar Pós-Cabeça). Esta é a complicação mais comum, especialmente em adultos jovens. Pode ser tratada com analgésicos simples ou anti-inflamatórios não esteróides. Aconselha-se aos pacientes que se deitarem de forma plana durante 30-60mins após o procedimento. Podem necessitar de mais 2 semanas, dependendo dos sintomas após este período de repouso rigoroso na cama. Por vezes, pode ser necessário um tratamento anestésico utilizando uma mancha de sangue epidural para casos graves e intratáveis.
- A infecção pode ocorrer como celulite, abcessos ou discipulado, osteomielite vertebral, meningite bacteriana.
- Dor nas costas pode ocorrer no local de entrada ou em qualquer outro lugar nas costas como consequência do trauma do procedimento, embora leve.
- A hemorragia pode ocorrer a todos os níveis da dura-máter. Isto será significativamente pior nas pessoas com coagulopatias ou anticoaguladas (SAH, hematoma subdural ou epidural).
- Pode ocorrer irritação ou dano nervoso se a agulha espinal colidir com um nervo ou raiz nervosa. Também à medida que a agulha é retirada, é importante que o estilete seja substituído antes de ter de evitar a probabilidade de um nervo ser retirado. Isto também reduz a probabilidade de dor de cabeça pós LP, como mencionado anteriormente.
- Sangue no LCR pode ocorrer com aspiração inicial de LCR e geralmente dá contagens de eritrócitos falsamente aumentadas no primeiro frasco enviado para o laboratório. Os frascos subsequentes mostram uma redução na contagem de eritrócitos.
- A hérnia cerebral é rara mas aconselha-se uma grave complicação e vigilância para quaisquer sintomas ou sinais. É imperativo que uma tomografia computorizada pré-polar do cérebro seja realizada em pacientes com consciência reduzida, papilloedema ou outras características neurológicas de pressão intracraniana elevada. Na meningite bacteriana, pode ocorrer hérnia cerebral após a punção lombar. Outras infecções intracerebrais, tais como tuberculose ou malária, também podem ocorrer. Como tal, a TC é útil numa capacidade de diagnóstico para a causa da neurologia alterada, bem como ajuda a determinar o risco de pressão intracraniana elevada e de hérnia cerebral em LP. Deve notar-se que uma TC normal não eliminará completamente o risco de hérnia e as características neurológicas mencionadas devem, no entanto, ser monitorizadas. O tratamento da hérnia cerebral ou da pressão intracraniana elevada é geralmente a infundir manitol. Devem ser procuradas directrizes locais para tal.
- Tumor epidermoidal isto é raro e pode ocorrer após alguns anos, causado por tecido epidermoidal a ser transplantado para o canal espinal durante o procedimento.
- Quincke HI. Ueber hydrocephalus. Verhandlung des Congress Innere Medizin (X) 1891; 321-39
- Quincke HI. Die lumbalpunction des Hydrocephalus. Berlin Klin Wochenschr 1891; 28: 929-33
- Frederiks JAM. & Koehler PJ. A Primeira Punção Lombar. Journal of the History of the Neurosciences: Perspectivas Básicas e Clínicas 1997; Volume 6 Edição 2: 147-53
- Fiorito-Torres F. Rayhill M. &Perloff M. Hipertensão Intracerebral Idiopática (IIH)/Pseudotumor: Remover Menos QCA é o melhor. Neurologia 8 de Abril de 2014; 82 (10): Suplemento I9-1.006
- Ali Moghtaderi, Roya Alavi-Naini e SalehehSanatinia (2012). Punção Lombar: Técnicas, Complicações e Análises do QCA, Medicina de Emergência – Uma Perspectiva Internacional, Dr. Michael Blaivas (Ed.), ISBN: 978-953-51-0333-2, InTech, Disponível em: http://www.intechopen.com/books/emergency-medicine-aninternational-perspective/lumbar-puncture-techniques-complications-and-csf-analyses
li>Pearce JM. Walter Essex, Quincke, e punção lombar. Journal of Neurology Neurosurgery Psychiatry 1994 Fevereiro; 57(2): 179
li>Doherty CM. & Forbes RB. Punção Lombar Diagnóstica. Ulster Medical Journal 2014; 83(2): 93-102li>Johnson KS. & Sexton DJ. Punção Lombar: Técnica, indicações, contra-indicações, complicações em adultos. http://www.uptodate.com/contents/lumbar-puncture-technique-indications-contraindications-and-complications-in-adults?source=search_result&search=lumbar+puncture+technique&selectedTitle=1~150
li>Diagnóstico e gestão da dor de cabeça em adultos. Uma orientação clínica nacional. SIGN Rede Escocesa de Directrizes Intercolectivas. 107 Novembro 2008
