Editores Originais – Bruce Tan como parte do projecto de Fisiopatologia de Problemas Complexos de Pacientes da Universidade de Bellarmine.
Contribuintes de topo – Bruce Tan, Morgan Yoder, Hannah McCabe, Elaine Lonnemann e Wendy Walker
Definição/Descrição
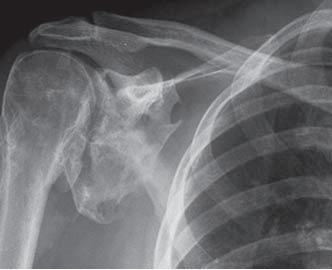
Ossificação heterotópica (HO) refere-se à formação de osso lamelar dentro de estruturas de tecido mole onde o osso não deveria existir. O desenvolvimento de HO é extra-articular e ocorre fora da cápsula articular. O novo osso geralmente não envolve o periósteo. O HO pode também ligar-se ao córtex do osso adjacente, com possível ruptura cortical. Este processo pode ocorrer em estruturas tais como a pele, tecido subcutâneo, músculo esquelético, e tecido fibroso adjacente ao osso. Em formas mais raras, o HO tem sido descrito nas paredes dos vasos sanguíneos e locais intra-abdominais, tais como o mesentério. O principal factor de risco para o HO é incitar ao trauma. Além disso, foi demonstrado que a inflamação desempenha um papel na formação de HO devido ao facto de as células osteoprogenitoras serem estimuladas a proliferar nesse ambiente. Factores adicionais são descritos com mais detalhes na secção de Etiologia. Embora HO possa ser encontrado em qualquer local, é mais prevalente nas articulações principais como a anca, cotovelo, ombro e joelho.
HO foi descrito pela primeira vez por Patin em 1692 enquanto trabalhava com crianças diagnosticadas com miosite ossificans progressiva. Em 1918, Dejerine & Ceillier detalhou as características anatómicas, clínicas, e histológicas da formação óssea ectópica em soldados que sofreram lesões da coluna vertebral durante a Primeira Guerra Mundial.
Seguir o trabalho de Dejerine & Ceillier, Marshall Urist descreveu as propriedades osteoindutivas da proteína morfogénica óssea em áreas ectópicas como o músculo. Esta foi, e ainda é, considerada uma “descoberta marcante” na investigação ortopédica. Dois dos artigos originais de investigação de Urist podem ser encontrados abaixo:
- Osso: Formação por Auto-indução
- Proteína Morfogénica Óssea
>/li>
>br>>>/p>
Etiologia/Causas
A patofisiologia exacta de HO é desconhecida. A transformação de células mesenquimais primitivas no tecido conjuntivo em tecido osteoblástico e osteóide envolve desencadeadores diversos e mal compreendidos. Estes desencadeadores incluem lesões genéticas, pós-traumáticas, neurogénicas, pós-cirúrgicas, e reactivas das mãos e pés.

Formas genéticas incluem dois tipos: Fibrodisplasia Ossificans Progressiva (FOP) e Heteroplasia Ossosa Progressiva (POH). Estes tipos são descritos como depósitos maciços de osso heterotópico em torno de múltiplas articulações, na ausência de um evento incitador (ou seja, trauma). Este é o tipo mais grave de HO, formando-se progressivamente ao longo da vida e afectando gravemente a saúde, a esperança de vida e a qualidade de vida.
HO pós-traumático começa com a proliferação de células fusiformes dentro da primeira semana do evento traumático. Dentro de 1-2 semanas, desenvolve-se o osteóide primitivo. Após a segunda semana, a cartilagem primitiva e o osso tecido podem ser vistos. O osso trabecular forma-se 2-5 semanas após o trauma. O fosfato amorfo de cálcio é gradualmente substituído por cristais de hidroxiapatite à medida que a mineralização avança. Após cerca de 6 meses, há um aparecimento de osso verdadeiro no tecido conjuntivo entre os planos musculares.
Ossificação heterotópica neurogénica ocorre após anemia falciforme, hemofilia, tétano, poliomielite, esclerose múltipla, e necrólise epidérmica tóxica. O HO neurogénico desenvolve-se apenas em locais distais ao nível da lesão da medula espinal. As áreas afectadas por HO estão quase sempre no lado afectado da lesão cerebral ou acidente vascular cerebral.
HO pós-cirúrgico desenvolve-se mais frequentemente após procedimentos que requerem redução aberta, fixação interna e cirurgias de substituição das articulações, sendo a THA a mais comum.
As lesões reactivas das mãos e pés estão geralmente associadas ao periósteo ou tecido fibroso periarticular, o que diferencia a categoria da miosite ossificante. Estas lesões ocorrem em três cenários clínico-radiológicos: bizzare osteocondroma parosteal

tous, periosite reactiva florida, e exostoses subunguais.
Prevalência
– Após a amputação da extremidade inferior: 7%
– Seguindo o TBI: 11% (faixas relatadas de 10-20%)
Hip mais comum, seguido de cotovelo
– Seguindo SCI: 20% (faixas relatadas de 20-40%)
– Seguindo THA: 55%
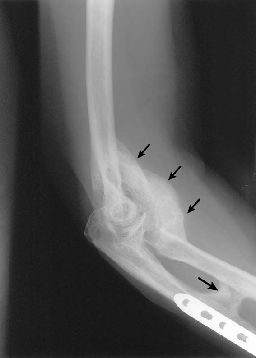
– Seguindo fractura e/ou luxação do cotovelo: 90%
Fractura do antebraço: 20%
Num estudo recente, Foruria et al. analisaram a prevalência da ossificação heterotópica em todas as patologias do cotovelo que entram numa sala de emergência durante um período de 5 anos. Encontraram a maior prevalência de HO ocorrida em lesões terríveis das tríades, fractura-localização de transolecranos, e uma fractura do úmero distal associada. A localização da ossificação foi mais frequentemente encontrada no aspecto posterior da ulna. Os factores de risco para HO incluem luxação ou subluxação no momento da lesão, lesão aberta, e lesão torácica grave. Quando uma patologia foi tratada cirurgicamente, 37% dos participantes desenvolveram uma ossificação.
h2>Diagnóstico ClínicoSinais e sintomas clínicos de HO podem aparecer assim que 3 semanas ou até 12 semanas após o trauma inicial musculoesquelético, lesão da medula espinal, ou outros eventos precipitantes. O primeiro sinal de HO é geralmente a perda da mobilidade articular e subsequentemente a perda da função. Outras descobertas que podem sugerir a presença de HO incluem inchaço, eritema, calor, dor local, massa palpável, e formação de contractura. Em alguns casos, pode estar presente uma febre.
Diagnósticos diferenciais: A fase inflamatória inicial do HO pode imitar outras patologias tais como celulite, tromboflebite, osteomielite, ou um processo tumoral. Outros diagnósticos diferenciais incluem DVT, artrite séptica, hematoma, ou fractura. A TVP e a HO têm sido positivamente associadas. Pensa-se que isto se deve ao efeito de massa e inflamação local do HO, encorajando a formação de trombos. A formação de trombos é causada por compressão venosa e flebite.
br>>>h2>Sistemas de Classificação
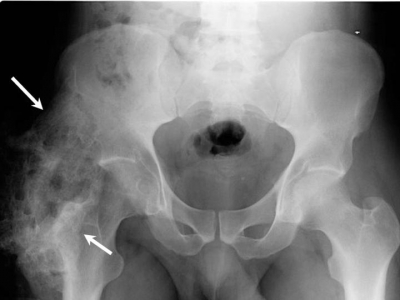
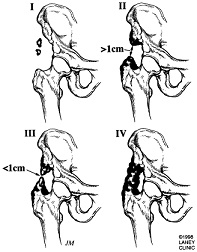
Classificação de Ossificação Heterotópica (Seguindo THA)
Classe 1: Ilha de osso dentro de um tecido mole em torno da anca
Classe 2: Esporões ósseos originários da pélvis da extremidade proximal do fémur deixando pelo menos 1 cm entre superfícies ósseas opostas
Classe 3: Esporas ósseas originárias da pélvis ou da extremidade proximal do fémur deixando <1 cm entre superfícies ósseas opostas
Classe 4: Anquiloses da anca
Brooker não descreveu uma classe 0 mas estudos subsequentes utilizando a classificação de Brooker definiram a Classe 0 como a ausência de HO radiográfico.
Schmidt e Hackenbrock Classificação de Ossificação Heterotópica (Seguindo THA)
Região 1: Ossificação heterotópica estritamente abaixo da ponta do trocânter maior
Região 2: Ossificação heterotópica abaixo e acima da ponta do trocânter maior
Região 3: Ossificação heterotópica estritamente acima da ponta do trocânter maior
Grade A: Ossificação heterotópica simples ou múltipla <10 mm em extensão máxima sem contacto com a pélvis ou fémur
Grade B: Ossificação heterotópica >10 mm sem contacto com a pélvis mas com possível contacto com o fémur; nenhuma ponte do fémur para a parte proximal do trocânter maior; nenhuma evidência de anquiloses
Grade C: Anquilose por meio de ponte firme do fémur para a pélvis
Classificação de Ossificação Heterotópica da McAfee (Following Total Disc Arthroplasty)
0: No HO
1: Ilhas de osso não dentro das margens do disco e não interferindo com o movimento
2: Osso dentro das margens do disco mas não interferindo com o movimento
3: Osso dentro das margens do disco e interferindo com o movimento da prótese
4: Anquilose óssea
Fases do desenvolvimento
Cronologia do desenvolvimento da Ossificação Heterotópica
- 0 dias: +/- eritema, inchaço, maciez
- 7 dias: massa clinicamente palpável
- 7-14 dias: sombra mal definida na radiografia
- 14-21 dias: deposição de osteóide, sombras radiográficas
- 21-35 dias: radiodensidades fofas; o efeito “véu pontilhado”
- 24 dias: evidência radiográfica definitiva
- 30 dias: a mineralização mostra um padrão zonal (melhor visto no TAC)
- 45 dias: padrão “zonal” histológico evidente, reflectindo uma mineralização bem formada na periferia
- 180-365 dias: desenvolvimento do osso maduro
br>
Testes de diagnóstico e testes laboratoriais
Ultrasonografia

– Detecção de HO 2 semanas antes do que por x-raio
– Mais precisos que quaisquer testes laboratoriais
– Ajudar os clínicos a defender uma fisioterapia rápida/agressiva
– Elimina a elevada taxa de falso-positivo do exame físico por si só
Cintilografia óssea trifásica
– Fases de diagnóstico e acompanhamento terapêutico
– As fases 1 e 2 são indicativas de hiperemia e de pooling de sangue (precursores do processo de HO)
– Normalmente positivo após 2-4 semanas
– Varreduras ósseas seriadas usadas para monitorizar a actividade metabólica de HO para determinar o momento ideal para a ressecção cirúrgica e para prever a ocorrência pós-operatória
Radiografia
– A massa de tecido mole é o primeiro achado radiográfico
– HO visto nas radiografias 4-6 semanas após a lesão tem uma aparência típica de ossificação circunferencial com um centro de lucidez
– Não é possível detectar a mineralização de HO durante as primeiras semanas após o trauma/onset
– Frequentemente utilizado para classificar HO seguindo THA
– Diagnóstico diferencial: fragmentos de fractura por avulsão, corpos osteocondral, calcificação e osteossarcoma de tecido mole não ósseo
RMRI e CT Scan
div>
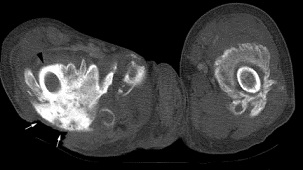
– A RM não usada rotineiramente para avaliação de HO
– A TC pode detectar a ossificação dos tecidos moles em fases mais precoces do que a radiografia padrão
Três-fase technetium…99m (99mTc) methylene diphosphonate bone scan
– Modalidade de imagem mais sensível para detecção precoce e avaliação da maturidade de HO
– Pode ser utilizado para monitorizar a actividade metabólica de HO e determinar o tempo apropriado para cirurgia e prever a recorrência pós-operatória
– Normalmente positivo >2 semanas antes da evidência radiográfica de HO
br>>>/p>
Prostaglandina E2: (PGE2)
– Excreção Monitior PGE2 em urinálise de 24 horas
– PGE2 sentiu-se como um marcador ósseo fiável para detecção precoce e determinação da eficácia do tratamento
– Um aumento súbito é uma indicação para cintilografia óssea
Fosfatase alcalina: (ALP)
– Frequentemente utilizado na detecção precoce de HO
Valores de ALP são aumentados em HO precoce e planalto a ~4 semanas
– Não pode ser utilizado para tirar conclusões clínicas sobre a maturidade ou recorrência de HO
– As fracturas agudas têm frequentemente valores de ALP semelhantes, limitação da utilidade dos valores de ALP no diagnóstico de HO
>p>Níveis de Creatina Kinase Elevada
– Correlação com o envolvimento histológico do músculo e gravidade da doença
– Não específico de HO
– Pode prever um risco mais elevado de desenvolvimento e gravidade de HO
– Pode ser útil no planeamento e avaliação da resposta ao tratamento
Matrix Metalloproteinase-9
– Modelos de animais marinhos sugerem que este poderia ser um biomarcador precoce para a formação HO
br>NotaClínica: a falta de medidas objectivas simples na detecção da formação óssea heterotópica faz com que o HO seja mal diagnosticado nas fases iniciais, levando a um tratamento atrasado.
Envolvimento sistémico
Avidência mostra que não há efeitos sistémicos secundários à formação de ossificação heterotópica. Os locais mais comuns onde esta condição se apresenta são as ancas, joelhos, coluna, cotovelo, pulsos, mãos, e qualquer local que esteja envolvido num evento traumático.
Co-Morbidades associadas
As condições mais comuns encontradas em conjunto com a ossificação heterotópica:
- espondilite anquilosante
- Artrose reumatóide
- Osteoartrite tipotópica
- Hiperoartrite idiopática difusa
- Doença de Paget
- Quadriplegia e paraplegia
Gestão Médica (Melhor Evidência Actual)
O tratamento da ossificação heterotópica depende em grande parte da quantidade de formação óssea ectópica, da localização e das limitações funcionais associadas do paciente.
O primeiro objectivo da gestão médica é identificar os doentes em risco de desenvolver HO e tratá-los profilaticamente. A investigação apoia duas outras abordagens para a gestão médica do HO: 1)excisão cirúrgica e 2) radioterapia.
Tratamento profiláctico:
Further research needs to be done in this area, however there are currently experimental options. Estas incluem:
Terapia de radiação local
- Incidência reduzida de todas as classes de Brooker de HO seguindo THA, mas tem maior efeito na prevenção da classificação de Brooker 3 e 4 em comparação com os AINSIDA
- Pós-operatório melhor que pré-operatório
- O uso de radioterapia como tratamento profilático vem principalmente da literatura relativa à artroplastia total da anca.
- As células mesenquimais pluripotenciais radiantes podem efectivamente impedir o desenvolvimento de HO.
- Uma dose de 700-800 cGy de radiação local nos primeiros quatro dias pós-operatórios demonstrou prevenir a formação de HO em pacientes que estão em alto risco.
Indomenthacinral
>br>>>/p>
Medicamentos:
Medicamentos são prescritos a pacientes que estão em risco de desenvolver ossificação heterotópica para medidas preventivas e para ajudar no tratamento após a formação de lesões heterotópicas. Os dois tipos de medicamentos que se demonstrou terem benefícios tanto profilácticos como terapêuticos são os seguintes:
Medicamentos anti-inflamatórios não esteroidais: AINSIDA
Indometacina (acção dupla)
1. Inibição da diferenciação das células mesenquimais em células osteogénicas (directa)
2. Inibição da remodelação óssea pós-traumática por supressão da resposta mediada pela prostaglandina (indirecta) e propriedades anti-inflamatórias
Bifosfonatos:
Três acções
1. Inibição da precipitação de fosfato de cálcio
2. Abrandamento da agregação de cristais de hidroxiapatita
3. Inibição da transformação de fosfato de cálcio em hidroxiapatita
/p>
Nota clínica: Os médicos devem estar atentos a potenciais complicações (principalmente relacionadas com a IG) com pacientes que tomam AINSIDA numa base de rotina.
br>>>p>Intervenção cirúrgica:
Os dois principais objectivos da intervenção cirúrgica são alterar a posição da articulação afectada ou melhorar o seu alcance de movimento (ROM). Através do seu trabalho, Garland criou um calendário recomendado para intervenção cirúrgica:
- 6 meses após o desenvolvimento traumático de HO
- 1 ano após o desenvolvimento de HO secundário a uma lesão medular
- 18 meses após o desenvolvimento de HO secundário a uma lesão da cabeça
/li>
Os calendários acima indicados foram estabelecidos para determinar o momento mais adequado de intervenção cirúrgica. Os clínicos devem determinar se a lesão atingiu a maturação antes da excisão cirúrgica para diminuir o risco de complicações intra-operatórias como hemorragia, e a recorrência da lesão ectópica. A utilização de varreduras ósseas para determinar a actividade metabólica da lesão e os níveis séricos de ALP são ajudas comuns neste processo de tomada de decisão.

Shehab et al. descreve critérios para recomendar a remoção cirúrgica da ossificação heterotópica. Os critérios são os seguintes:
- ROM significativamente limitada da articulação envolvida (por exemplo, a anca deve ter < 50 deg ROM) para a maioria dos pacientes, a progressão para anquilose articular é a complicação mais grave da ossificação heterotópica.
- Absência de febre local, inchaço, eritema, ou outros achados clínicos de ossificação heterotópica aguda.
- Níveis de fosfato alcalino sérico normal.
- Retorno dos achados de escaneamento ósseo ao normal ou quase normal; se forem obtidos escaneamentos ósseos quantitativos em série, deverá haver uma tendência para uma forte diminuição seguida de um estado estável durante 2-3 meses.
Reabilitação Pós-Operativa
Recomenda-se que um programa de reabilitação seja iniciado dentro das primeiras 24 horas após a cirurgia. O programa deve durar 3 semanas para evitar a adesão.
Gestão de Terapia Física
Terapia Física tem demonstrado beneficiar os pacientes que sofrem de ossificação heterotópica. O PT pré-operatório pode ser utilizado para ajudar a pré-selecção das estruturas em redor da lesão. Os exercícios de ROM (PROM, AAROM, AROM) e fortalecimento ajudarão a prevenir a atrofia muscular e a preservar o movimento articular.
Nota clínica: deve ter-se cuidado ao trabalhar com pacientes com lesões heterotópicas conhecidas. Uma terapia demasiado agressiva pode agravar a condição e levar a inflamação, eritema, hemorragia, e aumento da dor.
A reabilitação pós-operatória também demonstrou beneficiar pacientes com ressecção cirúrgica recente de ossificação heterotópica. A gestão pós-operatória da HO é semelhante ao tratamento pré-operatório, mas é dada muito mais ênfase ao controlo do edema, à gestão de cicatrizes e à prevenção de infecções. Calandruccio et al. delinearam um protocolo de reabilitação para pacientes que foram submetidos a excisão cirúrgica da ossificação heterotópica do cotovelo. As fases de reabilitação e objectivos para cada fase são os seguintes:
Fase I (Semana 1)
Goos:
- Prevenir infecção
- Proteger e diminuir o stress no sítio cirúrgico
- Diminuir a dor
- Controlar e diminuir o edema
- ROM a 80% da articulação afectada
- Manter a ROM da articulação proximal e distal ao sítio cirúrgico
Fase II (2-8 semanas)
Goals:
- Reduzir a dor
- Gerir o edema
- Desencorajar desempenhos limitados de ADL
- Promoção da mobilidade das cicatrizes e remodelação adequada
- Promoção plena ROM da articulação afectada
- Encorajar contracções musculares de qualidade
 Foto cortesia de prosportscare.com
Foto cortesia de prosportscare.com
Fase III (9-24 semanas)
Goals:
- Self-manage pain
- Prevenir flare-up com actividades funcionais
- Improve strength
- Improve ROM (se ainda limitado)
- Retorno a níveis anteriores de actividade
Casavant e Hastings também fornecem uma grande visão sobre a avaliação e gestão da ossificação heterotópica no seu artigo intitulado Ossificação Heterotópica sobre o Cotovelo: A Therapist’s Guide to Evaluation and Management.
Clinical Note: Os dois estudos utilizados acima foram principalmente centrados na reabilitação do cotovelo secundário à ossificação heterotópica. No entanto, os objectivos e fases do processo de reabilitação podem ser utilizados como guia no tratamento em outros locais.
br>>>h2>Caso Relatório
Título: Ossificação Heterotópica Causadora de Radiculopatia após Artroplastia Total de Disco Lombar
Palavras-chave: Ossificação Heterotópica, fisioterapia, artroplastia total de disco, radiculopatia
Contagem de palavras: 520
Autores: Keith L. Jackson, Justin M. Hire, Jeremy M. Jacobs, Charles C. Key e John G. DeVine (modificado por Morgan Blake e Hannah McCabe)
Abstract:
Este caso detalha as complicações que um homem experimentou devido ao desenvolvimento da Ossificação Heterotópica pós-operatória na sua coluna lombar.
Introdução:
Uma artroplastia total de disco é uma estratégia de tratamento relativamente nova para as dores lombares discogénicas que tem mostrado resultados promissores a curto e médio prazo. As complicações específicas que podem acompanhar a artroplastia total de disco incluem fractura do corpo vertebral, ossificação heterotópica (HO), malposição de implantes, e extrusão precoce ou tardia de componentes. Este caso detalha uma colocação de componente posterior contribuiu para o crescimento ósseo heterotópico dentro do canal vertebral, causando impacto neural e radiculopatia e, por fim, exigindo a extracção, descompressão e artrodese lombar de componentes.
Apresentação do caso:
- Subjectivo: 45 y/o masculino apresenta-se à clínica com novas dores nas pernas R de início. Ele nega parestesias ou a perda da função motora, e também nega uma história prévia de formação de HO, trauma, ou artrite inflamatória. O seu PMH inclui L5/S1 artroplastia total de disco lombar há 2 anos para dores discogénicas nas costas. Ele relata que após a cirurgia teve uma redução significativa dos seus sintomas, mas desenvolveu esta nova dor há cerca de 6 meses.
- li> Informação Demográfica: 45 anos de idade, Homem, trabalha para a UPS como portador de correio
>>li> Diagnóstico médico: suspeita de HO>/ul>>>ul>>li> Co-morbidades: HTN, DM
- li> Cuidados/tratamentos anteriores: fisioterapia (foram notadas melhorias mínimas)/ul>>>ul>li> Auto-relatório de resultados: Oswestry: 46% (Deficiência Grave)
- Kennedy MA, Sama AE, Sigman M. Tibiofibular syndesmosis and ossification. relato de caso: sequelae of ankle sprain in ankle player in an adolescent football player. Journ of Emer Med 2000; 18: 233-240.
- Objectivo: O exame físico revelou ROM lombar limitada na flexão para a frente devido a dor na perna R, teste positivo de elevação da perna única, força de 5/5 para todos os principais grupos musculares, sensação intacta, e reflexos normais (2+).
p>Patiente foi encaminhado para o seu prestador de cuidados primários que realizou testes adicionais. Os resultados dos testes adicionais foram:
- Radiógrafos demonstraram a invasão do canal raquidiano com formação óssea heterotópica fora das margens do disco.
- ##li>Mielograma de Tomografia Computadorizada revelou compressão da raiz nervosa transversal secundária à placa terminal inferior do implante que residia posteriormente à margem da placa terminal vertebral, bem como um crescimento ósseo posterior associado mais para dentro do canal.
Impressão Clínica:
P>Patiente demonstra diminuição da ROM lombar, com um historial de trauma na coluna lombar devido à artroplastia do disco lombar. Estes factores e a imagem positiva resultaram no diagnóstico do paciente com HO.
Intervenção:
Paciente eleito para ser submetido à remoção cirúrgica da sua artroplastia lombar com fusão de L5/S1 e descompressão HO. O paciente regressou à fisioterapia pós-operatória para recuperação.
Resultados:
6 semanas após a operação, o paciente relata o alívio completo da sua dor radicular na perna. As radiografias demonstram uma fusão sólida sem recorrência da formação de HO.
Discussão:
Como fisioterapeuta, é importante considerar HO no seu diagnóstico diferencial quando tratar pacientes com histórico de trauma ou cirurgia. É especialmente importante lembrar os sinais e sintomas de HO ao tratar pacientes com ROM limitada. Podemos ser o primeiro profissional de saúde a reconhecer o desenvolvimento da HO.
Acreditações:
Caso adaptado de “Ossificação Heterotópica Causadora de Radiculopatia após Artroplastia Total de Disco Lombar”
Estudos de Caso
Sindesmose Tibiofibular e Ossificação. Relato de caso: Sequela de Entorse de Tornozelo num Jogador de Futebol Adolescente.
p>Heterotopic Mesenteric Ossification (“intraabdominal myositis ossificans”): Um relatório de caso.
- Bovo G, Romano F, Perego E, Franciosi C et al. Ossificação Heterotópica Mesentérica (“myositis ossificans intraabdominal”): um relato de caso. International Journal of Surgical Pathology 2004; 12: 407-409.
A Case of Psoas Ossification from the use of BMP-2 for Posterolateral Fusion at L4-L5.
- Brower RS, Vickroy NM. Um caso de ossificação de psoas a partir do uso de BMP-2
para fusão póstero-lateral em L4-L5.Spine 2008; 18: 653-655.<span />
p> Ossificação Heterotópica Infrapatellar após Reconstrução do Ligamento Cruciforme Anterior.
- Valência H, Gavín C. Ossificação heterotópica infrapatelar após reconstrução do ligamento cruzado anterior. Cirurgia do joelho, Traumatologia desportiva, Artroscopia: Jornal Oficial da ESSKA; 15(1): 39-42. Disponível em: MEDLINE.]
p> Ossificação heterotópica do ligamento colateral ulnar: Descrição de um Caso num Atleta de Elevação de Peso de Nível Superior.
- A Giombini, L Innocenzi, G Massazza, F Fagnani, et al. Ossificação heterotópica do ligamento colateral ulnar: Descrição de uma caixa num atleta de halterofilismo de nível superior. Journal of Sports Medicine and Physical Fitness (Revista de Medicina Desportiva e Aptidão Física). 2005 Set 1;45(3): 370-80. In: Biblioteca Médica ProQuest . Disponível em: ProQuest; Documento de identificação: 942792311]
Recursos
The Mystery of Heterotopic Ossification and How it Affected My Life
- 1.00 1.01 1.02 1.03 1.04 1.05 1.06 1.07 1.08 1.09 1.10 1.11 1.12 1.13 1.14 Mavrogenis AF, Soucacos PN, Papagelopoulos PJ. Ossificação Heterotópica Revisitada. Ortopedia. 2011Jan;34(3):177.
- 2.0 2.1 2.2 2.3 2.4 2.5 McCarthy EF, Sundaram M. Ossificação Heterotópica: uma revisão. Skeletal Radiol 2005; 34: 609-619.
- 3.0 3.1 3.2 3.2 3.3 3.4 3.5 3.6 Firoozabadi R, Alton T, Sagi HC. Ossificação Heterotópica na Cirurgia da Fractura Acetabular. Journal of the American Academy of Orthopaedic Surgeons. 2017;25(2):117–24.
- 4,0 4,1 4,2 4,3 4,4 4,5 Bossche LV, Vanderstraeten G. Ossificação Heterotópica: uma revisão. J Rehabil Med 2005; 37: 129-136.5. Pape HC et al. Conceitos actuais no desenvolvimento da ossificação hetetrotópica. Journ Bone and Joint Surg 2004; 86: 783-787.
- 5.0 5.1 5.2 5.3 Pape HC et al. Conceitos actuais no desenvolvimento da ossificação hetetrotópica. Journ Bone and Joint Surg 2004; 86: 783-787.
- 6,0 6,1 6,2 6,3 6,4 6,5 6,6 6,7 Hsu JE, Keenan MA. Revisão actual da ossificação heterotópica. UPOJ 2010; 20: 126-130.
- 7.0 7.1 7.2 7.3 7.4 Foruria AM, Augustin S, Morrey BF, Sanchez-Sotelo Joaquin. Ossificação Heterotópica Após Cirurgia para Fracturas e Fracturas-Localizações Envolvendo o Aspecto Proximal do Raio ou Ulna. The Journal of Bone and Joint Surgery, Incorporated. 2015May15;95-A(10):e66(1)-e66(7).
- 8.0 8.1 Dalury DF, Jiranek WA. A incidência de ossificação heterotópica após artroplastia total do joelho. Journal of Arthroplasty 2004; 19: 447-457.
- 9.0 9.1 9.2 Shehab D, Elgazzar AH, Collier BD. Ossificação Heterotópica. Jour of Nuclear Medicine 2002; 43: 346-353.
- Abraço KT, Alton TB, Gee AO. Em resumo: Classificações em Resumo: Classificação Brooker de Ossificação Heterotópica Após Artroplastia Total da Anca. Ortopedia Clínica e Investigação Relacionada®. 2014;473(6):2154–7.