É espantoso pensar como uma acção aparentemente simples pode ser complicada. O “piscar de um olho” é uma frase frequentemente utilizada para descrever coisas que começam e acabam antes mesmo de termos tempo de perceber que estão a acontecer. E piscar, o fecho autonómico e reflexivo do olho é uma daquelas acções aparentemente simples que, após uma inspecção mais atenta, é extremamente complexa. É também um aspecto absolutamente crítico da defesa corneana e conjuntival contra alergénios, poluentes e venenos ambientais. Uma análise mais atenta do piscar dos olhos, incluindo uma consideração das mais recentes investigações sobre fisiologia e fisiopatologia do piscar dos olhos, fornece conhecimentos reveladores sobre terapias actuais e futuras para alergia, doença do olho seco e outras perturbações da superfície ocular.
O controlo da piscadela é mediado por uma integração de controlo neural autónomo e voluntário. Os nervos motores nas pálpebras superiores e inferiores, inervados pelos nervos cranianos VII e III, desencadeiam a contracção dos músculos orbicularis oculi e da pálpebra do elevador.1 O fecho da tampa ocorre espontaneamente, por reflexo ou por contracção muscular voluntária. Pensa-se que o controlo central do pestanejar espontâneo é regulado pela actividade do caudato2 e vários estudos implicaram percursos dopaminérgicos neste controlo.3 Os processos cognitivos têm também um impacto substancial na taxa de pestanejar, estando actividades mais activas, mentalmente tributárias, como a memorização ou o cálculo matemático, associadas a um aumento da taxa de pestanejar.4 As baixas taxas de piscadela, pelo contrário, estão associadas a dois estados fisiológicos distintos: desatenção (ou devaneio) e rastreio de estímulos, um estado de atenção acrescida em que o olhar é fixo num objecto específico.2
As piscadelas de reflexo ocorrem em resposta a qualquer estímulo corneal, e como tal representam o exemplo clássico de como a piscadela serve como a primeira linha de protecção ocular.5 A acção do limpa-pisca da tampa pode remover pó, pólens ou outros detritos estranhos e a acção física do piscar estimula a secreção de mucina e meibum, componentes chave da película lacrimal que reveste a superfície da córnea.6
Factores que alteram o piscar
Existem vários factores que podem alterar a velocidade do piscar e ter um impacto profundo na superfície ocular. A taxa de pestanejar pode mudar dependendo da actividade a ser completada. Estima-se que a taxa de pestanejar em repouso seja entre 8 e 21 pestanejos por minuto, mas acredita-se que a taxa de pestanejar aumenta quando se está a conversar, atingindo uma média de 10,5 a 32,5 pestanejos por minuto (ou 19 a 26 pestanejos por minuto, de acordo com outra estimativa).7,8 Quando se concentra numa tarefa visual específica, é provável que a taxa de pestanejar desça. A taxa de pestanejar quando se mostra que a leitura diminui para uma média de 4,5 pestanejos por minuto, e as pessoas são mais propensas a pestanejar durante as mudanças de linha.8 Também se mostrou que a frequência de pestanejar muda durante as modificações na direcção do olhar e enquanto se pestaneja.9,10,11 Além disso, desde o advento dos computadores pessoais há 30 anos, surgiu uma condição conhecida como síndrome da visão por computador. Um dos problemas mais significativos que contribuem para a CVS é a redução da taxa de pestanejar de um paciente.12,13 Estudos mostram que os indivíduos piscam aproximadamente 60 por cento menos quando utilizam um computador.14 Esta diminuição da taxa de pestanejar pode ser o resultado de uma concentração grave na tarefa em mãos, ou de um alcance relativamente limitado de movimento ocular. Consequentemente, o filme lacrimal do paciente é reabastecido com menos frequência e evapora mais rapidamente, causando-lhe desconforto ocular.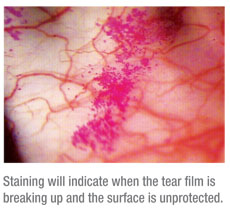 A taxa de piscar também é altamente influenciada por factores internos tais como fadiga, medicamentos para stress, emoções e condições de superfície. Enquanto o impacto dos processos mentais e o curso de acção que controla a taxa de piscadelas ainda estão sob investigação, parece que a taxa de piscadelas pode ser alterada pela função cognitiva e emocional.15 Por exemplo, pessoas que experimentam excitação emocional, ansiedade ou frustração têm uma taxa de piscadelas mais elevada; também foi relatado que os sentimentos de culpa afectam os padrões normais de piscadelas.16 A investigação também indicou que o aumento da taxa de piscadelas provocado pela fadiga paralela a uma diminuição no desempenho da tarefa.17,18
A taxa de piscar também é altamente influenciada por factores internos tais como fadiga, medicamentos para stress, emoções e condições de superfície. Enquanto o impacto dos processos mentais e o curso de acção que controla a taxa de piscadelas ainda estão sob investigação, parece que a taxa de piscadelas pode ser alterada pela função cognitiva e emocional.15 Por exemplo, pessoas que experimentam excitação emocional, ansiedade ou frustração têm uma taxa de piscadelas mais elevada; também foi relatado que os sentimentos de culpa afectam os padrões normais de piscadelas.16 A investigação também indicou que o aumento da taxa de piscadelas provocado pela fadiga paralela a uma diminuição no desempenho da tarefa.17,18
Doenças associadas a níveis anormais de dopamina foram encontradas para alterar a taxa de pestanejar, uma vez que se acredita que os níveis de dopamina no sistema nervoso central estão associados aos movimentos motores que controlam o pestanejar.2 Os doentes com doença de Parkinson mostraram uma diminuição da taxa de pestanejar, enquanto que os doentes com esquizofrenia apresentam taxas mais elevadas.19 Os medicamentos também têm a capacidade de afectar a taxa de pestanejar. As mulheres que tomam uma pílula anticoncepcional piscam em média mais 32% do que as que não tomam a pílula.20 Embora a pestanejar normalmente não consiga obter muita consciência, é evidente que influências exógenas e endógenas alteram claramente a forma como piscamos.
Pestanejar e Função Visual
Executar certas tarefas que normalmente envolvem um intervalo prolongado entre pestanejos pode causar alguns problemas a pacientes com disfunção da superfície ocular. A secura e irritação da superfície ocular podem ser exacerbadas por estes tipos de actividades devido à sua associação com uma menor taxa de piscar de olhos. Por exemplo, uma tarefa visual prolongada como trabalhar num computador está associada a um prolongamento do intervalo de interblink para até 12 segundos. Para um paciente de olhos secos com um tempo de quebra de película lacrimogénea de três segundos, intervalos tão longos são susceptíveis de conduzir a um desconforto ocular. medida que os minutos passam, as condições da superfície ocular podem piorar, e a ceratite pode aumentar como resultado destes sucessivos e prolongados intervalos de interblink.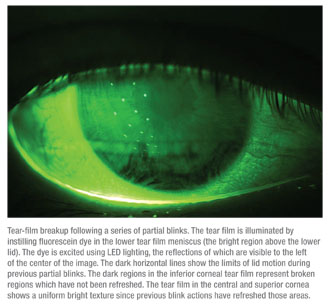 Em termos do intervalo de interblink, pode ser frequentemente difícil medir uma diminuição da acuidade visual. Para contrariar isto, foi especificamente desenvolvido um teste validado pelos investigadores aqui na Ora para fornecer uma medida precisa da função visual. O teste de decaimento da acuidade visual do intervalo de interblink (IVAD) fornece uma medida necessária da função visual mostrada em tempo real. (Walker PM et al. IOVS 2007;48: ARVO E-Abstract 422) Um sistema baseado em computador apresenta o optotipo Landolt C na acuidade visual melhor corrigida do paciente, e depois os resultados da acuidade visual de decaimento são medidos em milissegundos. Os pacientes são instruídos a seguir a orientação do C, premindo um botão num teclado. Durante o intervalo de interblink do paciente, o seu BCVA decresce à medida que o tamanho dos estímulos diminui. (A função visual inclui indiscutivelmente mais do que a acuidade visual estática.) Em suma, a capacidade de medir a acuidade visual ao longo do tempo, em tempo real, é vital para obter informações precisas sobre o desempenho das tarefas visuais diárias.
Em termos do intervalo de interblink, pode ser frequentemente difícil medir uma diminuição da acuidade visual. Para contrariar isto, foi especificamente desenvolvido um teste validado pelos investigadores aqui na Ora para fornecer uma medida precisa da função visual. O teste de decaimento da acuidade visual do intervalo de interblink (IVAD) fornece uma medida necessária da função visual mostrada em tempo real. (Walker PM et al. IOVS 2007;48: ARVO E-Abstract 422) Um sistema baseado em computador apresenta o optotipo Landolt C na acuidade visual melhor corrigida do paciente, e depois os resultados da acuidade visual de decaimento são medidos em milissegundos. Os pacientes são instruídos a seguir a orientação do C, premindo um botão num teclado. Durante o intervalo de interblink do paciente, o seu BCVA decresce à medida que o tamanho dos estímulos diminui. (A função visual inclui indiscutivelmente mais do que a acuidade visual estática.) Em suma, a capacidade de medir a acuidade visual ao longo do tempo, em tempo real, é vital para obter informações precisas sobre o desempenho das tarefas visuais diárias.
Se a ruptura do filme lacrimogéneo de um paciente é precoce, o seu piscar é tardio, e há um tempo significativo entre os piscar, então preservar a sua acuidade melhor corrigida durante o intervalo de interblink é improvável. Neste caso, ocorre um intervalo de diminuição da visão. (Walker P, et al. IOVS 2007;48:ARVO E-Abstract 422)
Num estudo que investigou a relação entre a coloração central da córnea e a função visual em pacientes com olhos secos utilizando medições de IVAD para avaliar a acuidade visual funcional em tempo real, os dados resultantes demonstraram que os pacientes com coloração central da córnea não conseguiam manter a sua acuidade mais bem corrigida durante tanto tempo entre pestanejos como os pacientes que não tinham coloração central. (Ousler III G, et al. IOVS 2007;48:ARVO E-Abstract 410)
Doença de diagnóstico
O acto físico de piscar a pálpebra é verdadeiramente a primeira linha de defesa na maioria das doenças do segmento anterior, e a pálpebra também desempenha um papel crucial em doenças como a conjuntivite alérgica. Embora esteja há muito documentado que o melhor tratamento para as alergias é evitar, isso é simplesmente inviável para a maioria das pessoas. A superfície ocular é única na medida em que está constantemente exposta a alergénios, com a excepção do tempo passado a piscar. O que isto significa é que durante a época de pico da alergia a sua superfície ocular é um depósito para alergénios ao longo do dia. De facto, foram observados níveis mais elevados de quimose e inchaço da tampa devido à exposição constante a alergénios, em estudos ambientais em alturas de pico de alergénios. Além disso, em zonas urbanas onde os alergénios tradicionais (planta, árvore, erva) podem não ser tão prevalecentes, existe um motivo de preocupação ainda maior devido aos ataques constantes e prolongados do pólen. A poluição do ar, em particular as partículas de escape de gasóleo, exacerba as alergias através da reacção com baixo nível de ozono para produzir espécies reactivas de oxigénio que degradam as membranas celulares e aumentam a alergenicidade dos grãos de pólen.21,22 Todos estes são elementos cruciais a considerar aquando da prescrição, uma vez que os medicamentos que são tomados como preventivos vs. como tratamento permitirão um maior nível de protecção durante a época alta.
As ligações podem também ser um factor revelador na determinação do diagnóstico de um doente, especificamente no que diz respeito à disfunção da glândula meibomiana. O acto físico de piscar permite que os lípidos produzidos pelas glândulas meibomianas sejam expressos e depois distribuídos sobre a superfície ocular. Portanto, quando um paciente tem uma menor taxa de pestanejar, há menos oportunidades para essa distribuição. A medição de pestanejos de várias formas em doentes que sofrem de MGD é necessária para se conseguir um diagnóstico definitivo.
Um estudo recente de um único centro utilizou o pestanejar como ferramenta de diagnóstico para diferenciar 14 sujeitos em dois grupos: normais e doentes com MGD. (Welch D, et al. IOVS 2011;52:ARVO E-Abstract 946) Entre as outras escalas avaliadas no estudo, as pesquisas calcularam os padrões de piscar de olhos. A proporção de piscadelas completas foi significativamente maior nos indivíduos com MGD do que nos normais (p=0,044), indicando que os pacientes com MGD podem alterar os padrões de piscadelas para incluir piscadelas mais completas e apertar as piscadelas para ajudar a compensar as pobres secreções de meibum. É possível que o acto de contacto da tampa que ocorre com um piscar completo facilite melhor a excreção do meibum das glândulas e a sua posterior absorção para a película lacrimal.
p>p>Embora piscar seja um aspecto da função ocular que é fácil de ignorar, pode ser um sinal revelador da saúde ocular global de um paciente.br> Perceber que nem todas as pestanejas são criadas iguais é especialmente importante ao considerar avaliações diagnósticas da estabilidade do filme lacrimogéneo. Estas alterações nos padrões de pestanejar podem contribuir para a exposição da superfície ocular e inflamação e desconforto associados. Como mencionado anteriormente, a nossa taxa de piscadelas é significativamente alterada durante determinados estados cognitivos e tarefas visuais.
Durante o decorrer do dia, os sujeitos com piscadelas em olhos secos têm padrões variáveis de piscadelas que alternam entre padrões de compensação (períodos de piscadelas rápidas) e não compensação (períodos em que a taxa de piscadelas abranda). Sob estes dois estados de padrões de piscadela, a estabilidade do filme lacrimogéneo permanece em grande parte a mesma, mas o padrão de piscadela é o factor impulsionador na determinação da extensão da exposição corneana e subsequente inflamação. Estudos recentes sobre novas terapias com olhos secos demonstraram a normalização dos padrões de pestanejar rápido nestes pacientes com olhos secos. (Contractor M, et al. IOVS 2011;52:ARVO E-Abstract 963; Griffin J, et al. IOVS 2011;52:ARVO E-Abstract 980) Ao prolongar significativamente o intervalo de intermitência, ao mesmo tempo que aumenta o tempo de quebra de película lacrimogénea, espera-se que estes pacientes experimentem uma fadiga reduzida no final do dia e possam ser ajudados durante tarefas visuais extenuantes.
Durante um dia ocupado de clínica oftalmológica, é importante ter em mente que embora o piscar seja um aspecto da função ocular que é fácil de ignorar, pode na realidade ser um sinal revelador da saúde ocular global de um paciente. A observação cuidadosa e documentação da biologia dos piscadelas é um passo crucial na compreensão, tratamento e prevenção de doenças como a alergia ocular e olho seco. A investigação contínua nesta área terapêutica é essencial, e é evidente que temos muito a aprender sobre os piscar de olhos.
r. Abelson, professor clínico de oftalmologia na Harvard Medical School e cientista clínico sénior no Schepens Eye Research Institute, consulta em farmacêutica oftalmológica.
div>>>br>>/div>
2. Karson CN. Fisiologia do pestanejar normal e anormal. Adv Neurol 1988;49:25-37.
3. Taylor JR, Elsworth JD, Lawrence MS, Sladek JR, Roth RH, Redmond DE. As taxas de piscar espontaneamente correlacionam-se com os níveis de dopamina no núcleo caudado do macaco tratado com MPTP. Exp Neurol 1999;158:1:214-220.
4. Hollan M, Tarlow G. Pestanejar e carga mental. Psychol Rep 1972;31:1:119-127.
5. Davson H. Os mecanismos de protecção. In: Davson H, ed. The Physiology of the Eye, 3ª ed. Edinburgh: Churchill Livingstone, 1971.
6. Ousler GW, 3ª ed., Hagberg KW, Schindelar M, Welch D, Abelson MB. The Ocular Protection Index. Cornea 2008;27:5:509-513.
7. Doughty MJ. Consideração de três tipos de actividade de piscar os olhos espontaneamente em humanos normais: Durante a leitura e o uso do terminal de visualização de vídeo, no olhar primário, e durante a conversa. Optom Vis Sci 2001;78:10:712-725.
8. Karson CN, Berman KF, Donnelly EF, Mendelson WB, Kleinman JE, Wyatt RJ. Falar, pensar, e piscar. Res psiquiatria 1981;5:3:243-246.
9. Sotoyama M, Villanueva MB, Jonai H, Saito S. Ocular surface area as an informative index of visual ergonomics. Ind Saúde 1995;33:2:43-55.
10. Nakamori K, Odawara M, Nakajima T, Mizutani T, Tsubota K. Piscar é controlado principalmente por condições de superfície ocular. Am J Ophthalmol 1997;124:1:24-30.
11. Sheedy JE, Gowrisankaran S, Hayes JR. A taxa de pestanejar diminui com o pestanejar. Optom Vis Sci 2005;82:10:905-911.
12. Acosta MC, Gallar J, Belmonte C. A influência das soluções oculares sobre o piscar e o conforto ocular em repouso e durante o trabalho em terminais de exibição de vídeo. Exp Eye Research 1999;68:6: 663-669.
13. Patel S, Henderson R, Bradley L, Galloway B, Hunter L. Efeito da utilização da unidade de visualização na velocidade de pestanejar e na estabilidade do rasgamento. Optom Vis Sci 1991;68:11:888-892.
14. Blehm C, Vishnu S, Khattak A, Mitra S, Yee RW. Síndrome de visão por computador: Uma revisão. Surv Ophthalmol 2005;50:3: 253-262.
15. Holland MK, Tarlow G. Pestanejar e pensar. Percept Mot Skills 1975;41:2:503-506.
16. Fukuda K. Pestanejar de olhos: Novos índices para a detecção de engano. Int J Psychophysiol 2001;40:3:239-245.
17. Barbato G, Ficca G, Muscettola G, Fichele M, Beatrice M, Rinaldi F. Variação diurna na taxa de piscadelas espontâneas. Res 2000;93:2:145-151.
18. Stern JA, Boyer D, Schroeder D. Taxa de piscar os olhos: Uma possível medida de fadiga. Hum Factores 1994;36:2:285-297.
19. Karson CN. Taxas de pestanejar espontâneo e sistemas dopaminérgicos. Cérebro 1983;106 (Pt 3):643-653.
20. Yolton DP, Yolton RL, Lopez R, Bogner B, Stevens R, Rao D. Os efeitos do género e da utilização de pílulas anticoncepcionais nas taxas de pestanejar espontâneo. J Am Optom Assoc 1994;65:11:763-770.
21. Basci A, Dharajiya N, Choudhury B, et aI. Efeito do stress oxidativo mediado pelo pólen nas reacções de hipersensibilidade imediata e inflamação de fase tardia na conjuntivite alérgica J Allergy Clin Immunol 2005;116:4:836-84.
22. Romieu I, Sienra-Monge JJ, Ramírez-Aguilar M, et al. O polimorfismo genético da GSTM1 e a suplementação antioxidante influenciam a função pulmonar em relação à exposição ao ozono em crianças asmáticas na Cidade do México. Tórax 2004;59:8-10.