Edición original – Kirianne Vander Velden
Editores principales – Bianca Geeroms, Anja Vanroelen, Kirianne Vander Velden, Ella Rubbens y Kim Jackson
Definición/Descripción
La termoterapia consiste en la aplicación de calor o frío (crioterapia) con el fin de cambiar la temperatura cutánea, intraarticular y central de los tejidos blandos con la intención de mejorar los síntomas de ciertas afecciones. La crioterapia y la termoterapia son complementos útiles para el tratamiento de las lesiones musculoesqueléticas y de los tejidos blandos. El uso de hielo o calor como intervención terapéutica disminuye el dolor en las articulaciones y los músculos, así como en los tejidos blandos, y tienen efectos opuestos en el metabolismo de los tejidos, el flujo sanguíneo, la inflamación, el edema y la extensibilidad del tejido conectivo. La termoterapia puede utilizarse en centros de rehabilitación o en casa.
Objetivo
El objetivo de la termoterapia es alterar la temperatura de los tejidos en una región determinada a lo largo del tiempo con el fin de inducir una respuesta biológica deseada. La mayoría de las termoterapias están diseñadas para administrar la terapia térmica a un volumen de tejido objetivo con un impacto mínimo en los tejidos intermedios o circundantes.
- Calor: Al aumentar la temperatura de la piel/tejido blando, el flujo sanguíneo aumenta por vasodilatación. La tasa metabólica y la extensibilidad del tejido también aumentarán. El calor aumenta la captación de oxígeno y acelera la curación de los tejidos, también aumenta la actividad de las enzimas destructivas, como la colagenasa, y aumenta la tasa catabólica.
- Frío: Al disminuir la temperatura de la piel/tejido blando, el flujo sanguíneo disminuye por vasoconstricción. A continuación se producirá una vasodilatación que evitará el daño hipóxico (reflejo de caza: si se deja la compresa fría sobre la piel durante más de 10 minutos, los vasos sanguíneos se dilatarán). El metabolismo de los tejidos disminuirá al igual que la excitabilidad neuronal, la inflamación, la tasa de conducción y la extensibilidad de los tejidos. A temperaturas articulares de 30 °C o inferiores, se inhibe la actividad de las enzimas que degradan el cartílago, incluidas la colagenasa, la elastasa, la hialuronidasa y la proteasa. la disminución de la tasa metabólica limita las lesiones posteriores y ayuda al tejido a sobrevivir a la hipoxia celular que se produce tras la lesión.

Ambas aplicaciones pueden reducir el dolor, pero cuándo debemos utilizar qué aplicación sigue siendo la cuestión. Por lo tanto, se puede tener en cuenta la preferencia del paciente a la hora de decidir qué herramienta de termoterapia utilizar.
Aplicación
- Calor: El calentamiento de los tejidos superficiales se puede conseguir utilizando compresas calientes, baños de cera, toallas, luz solar, saunas, envolturas de calor, baños/salas de vapor. También podemos conseguir el calor en los tejidos más profundos a través de la electroterapia (ultrasonidos, ondas de choque y radiación infrarroja).
- Frío: El enfriamiento se consigue mediante bolsas de hielo, baños de hielo, paquetes de gel refrigerante, aire frío y sprays.
En la literatura, describen la crioterapia (aplicación de hielo) como un tratamiento eficaz para las lesiones de tejidos blandos. Reduce la hinchazón, y mejorará el rango de movimiento. Sin embargo, todavía hay algunas dudas sobre si es realmente eficaz para el alivio del dolor. Así pues, la aplicación de hielo puede ser útil para una variedad de dolores musculoesqueléticos, aunque la evidencia de su eficacia debe establecerse de forma más convincente.
El ejercicio en agua caliente, normalmente llamado hidroterapia o balneoterapia, es un tratamiento popular y eficaz con efecto analgésico para muchos pacientes con afecciones neurológicas o musculoesqueléticas dolorosas. El calor del agua puede bloquear la nocicepción al actuar sobre los receptores térmicos y los mecanorreceptores, influyendo así en los mecanismos segmentarios de la columna vertebral. Tiene efectos positivos sobre la homeostasis de la barrera cutánea y una actividad antiinflamatoria. Además, el calor puede mejorar el flujo sanguíneo y la relajación muscular. El efecto hidrostático también puede aliviar el dolor al reducir el edema periférico y al amortiguar la actividad del sistema nervioso simpático.
Mecanismo de acción
El flujo sanguíneo de la piel está controlado por dos ramas del sistema nervioso simpático: un sistema vasoconstrictor noradrenérgico y un sistema vasodilatador activo colinérgico. Estos mecanismos duales de control neural simpático afectan a los principales aspectos de las respuestas termorreguladoras en la mayor parte de la superficie del cuerpo humano.
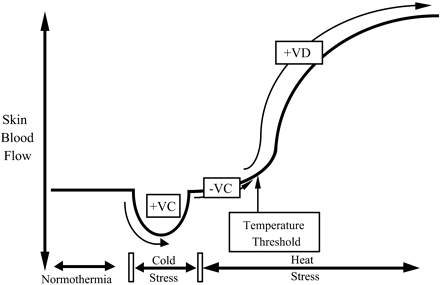
Figura 2:Respuestas del flujo sanguíneo cutáneo al estrés por frío y al estrés por calor.
VC = vasoconstricción, VD = vasodilatación
Durante los periodos de hipotermia, el descenso de la temperatura central y de la piel provoca un aumento reflejo de la actividad nerviosa vasoconstrictora activa simpática para reducir el flujo sanguíneo de la piel y conservar el calor corporal. Durante los periodos de estrés térmico, el aumento de la temperatura central y de la piel conduce a un aumento reflejo de la actividad nerviosa vasodilatadora activa simpática para aumentar el flujo sanguíneo de la piel.
El efecto del calor sobre el dolor está mediado por los canales de calcio sensibles al calor. Estos canales responden al calor aumentando el calcio intracelular. Esto genera potenciales de acción que aumentan la estimulación de los nervios sensoriales y provocan la sensación de calor en el cerebro. Estos canales forman parte de una familia de receptores denominada receptores TRPV. Los canales TRPV1 y TRPV2 son sensibles al calor nocivo, mientras que los canales TRPV4 son sensibles al calor fisiológico normal. Sus múltiples sitios de unión permiten que varios factores activen estos canales. Una vez activados, también pueden inhibir la actividad de los receptores del dolor de purina. Estos receptores, denominados receptores P2X2 y P2Y2, son receptores del dolor mediado y se encuentran en las pequeñas terminaciones nerviosas periféricas. Por ejemplo, en el caso del dolor periférico, el calor puede inhibir directamente el dolor. Sin embargo, cuando el dolor se origina en el tejido profundo, el calor estimula los receptores periféricos del dolor, lo que puede alterar lo que se ha denominado gating en la médula espinal y reducir el dolor profundo.
Estudios anteriores han sugerido que la temperatura puede afectar al intercambio entre Ca2+ y Na+ en las células neuronales. Han documentado un aumento tanto del umbral del dolor (PTH) como de la tolerancia al dolor (PTO) con el uso del enfriamiento.
¿Verdadero o no? Desventaja: cuando se calienta la piel, la vasodilatación (VD) distrae la sangre de los tejidos blandos inferiores y la mala circulación muscular disminuye el metabolismo en los músculos…
El aumento de la temperatura de los tejidos superficiales provoca la liberación de mediadores químicos, como la histamina y las prostaglandinas, que dan lugar a la vasodilatación. Estos mecanismos vasodilatadores no afectan significativamente al flujo sanguíneo en el músculo esquelético, ya que el flujo sanguíneo del músculo esquelético está muy influenciado por otros factores fisiológicos y metabólicos. El ejercicio es el mejor medio para aumentar el flujo sanguíneo al músculo esquelético.
Tratamiento
El tratamiento depende del tipo de aplicación y del tipo de enfermedad.
Hay 3 fases del proceso de curación: la fase inflamatoria, la fase de proliferación y la fase de remodelación.
- La primera fase, conocida como fase inflamatoria, protege la zona lesionada de nuevas lesiones mientras el cuerpo contiene el tejido dañado. Durante esta fase, la crioterapia puede ayudar a reducir la hinchazón. No utilice nunca calor durante esta fase porque el calor aumenta el flujo sanguíneo en la zona lesionada y aumenta la cantidad de hinchazón. La fase inflamatoria tiene una duración de 2 días.
- Durante la segunda fase, la fase de proliferación, se forman nuevos tejidos y tejido cicatricial. Ahora se puede aplicar calor a la zona lesionada para facilitar el proceso de curación.
- La tercera y última fase, la de remodelación, es el proceso de vuelta a la salud: la restauración de la estructura y la función de los tejidos lesionados o enfermos. El proceso de curación incluye la coagulación de la sangre, la reparación de los tejidos, la cicatrización y la curación de los huesos. La terapia de calor también puede utilizarse durante esta fase.
Efectos fisiológicos
Muchos de los efectos fisiológicos locales del calor y el frío se han estudiado a fondo. Por ejemplo, el calor aumenta la temperatura de la piel y las articulaciones, mejora la circulación sanguínea y la relajación muscular y disminuye la rigidez articular. El frío adormece el dolor, disminuye la hinchazón, contrae los vasos sanguíneos y bloquea los impulsos nerviosos hacia la articulación.
Se cree que el calentamiento profundo disminuye la sensibilidad nerviosa, aumenta el flujo sanguíneo, incrementa el metabolismo de los tejidos, disminuye la sensibilidad del huso muscular al estiramiento, provoca la relajación muscular y aumenta la flexibilidad. El calor estimula los termorreceptores cutáneos que están conectados a los vasos sanguíneos cutáneos, lo que provoca la liberación de bradiquinina, que relaja las paredes del músculo liso y provoca una vasodilatación. La relajación muscular se produce como resultado de una disminución de la tasa de disparo de los eferentes gamma, lo que reduce el umbral de los husos musculares y aumenta la actividad aferente. También se produce una disminución del disparo de la motoneurona alfa a la fibra muscular extrafusional, lo que provoca la relajación muscular y la disminución del tono muscular.
Precauciones
Una nota muy importante que hay que hacer es que la termoterapia es segura para personas con una sensibilidad cutánea normal. Cuando un paciente tiene problemas de sensibilidad térmica, podría ser peligroso. No pueden sentir si se están quemando debido a la aplicación.
Eficacia
Eficacia
Todavía hay muchas contradicciones si el uso de la termoterapia es eficaz; sin embargo, en todo el mundo se utiliza para reducir el dolor.
Aunque hay buenas pruebas de que el ejercicio alivia el dolor, mejora la función y es rentable, las pruebas que apoyan el uso de intervenciones fisioterapéuticas no relacionadas con el ejercicio son mucho más débiles. Existe cierto apoyo a la eficacia de la termoterapia, la estimulación neuromuscular eléctrica transcutánea (TENS) y el masaje. Pero hay pocas pruebas que apoyen la eficacia de la electroterapia, la acupuntura o la terapia manual.
En el caso de la osteoartritis de rodilla (OA), se ha informado de que el masaje con hielo mejora el movimiento, el dolor y la función de la articulación; las compresas de hielo pueden reducir la hinchazón y mejorar el movimiento, pero pueden no aliviar el dolor. En el caso de la artritis reumatoide (AR), se ha informado de que las compresas de calor o de frío no tienen ningún efecto sobre el edema, el dolor, el movimiento, la fuerza o la función.
Eficacia económica
A pesar de las pruebas conflictivas, la forma sencilla de termoterapia se recomienda ampliamente para muchas afecciones musculoesqueléticas porque es una terapia segura, eficaz, fácil de aplicar y muy apreciada sobre la base de informes anecdóticos, la opinión de expertos y las preferencias de los pacientes. Las intervenciones que pueden autoadministrarse (termoterapia, TENS, masaje) tienen más probabilidades de ser rentables y menos gravosas y, por tanto, son opciones de tratamiento a largo plazo mucho más atractivas. Las modalidades terapéuticas térmicas complejas (calentamiento de los tejidos más profundos) requieren un equipo especial, supervisión y deben ser administradas por un terapeuta, lo que las hace menos accesibles, más costosas y de mayor riesgo.

Figura 3:Eficacia a corto y largo plazo, rentabilidad y practicabilidad clínica de las modalidades de fisioterapia comúnmente ‘
utilizadas en el tratamiento de las afecciones musculoesqueléticas.
Nivel de evidencia: 1C
- 1,0 1,1 1,2 1,3 1,4 1,5 1,6 M. V. Hurley et al., Non-exercise physical therapies for musculoskeletal conditions, Best Practice & Research, Clinical Rheumatology, 2008. 1C
- 2,0 2,1 2,2 Brosseau L., Yonge K.A., Welch V. et al., Thermotherapy for treatment of osteoarthritis, the Cochrane library, 2003. 1A
- 3,0 3,1 Petrofsky J., Berk L., Lee H., Moist heat or dry heat delayed onset muscle soreness, Journal of clinical medicine research, 2013. 2B
- 4,0 4,1 4,2 Scott F. Nadler, DO, FACSM, Kurt Weingand, PhD, DVM, y Roger J. Kruse, MD; The Physiologic Basis and Clinical Applications of Cryotherapy and Thermotherapy for the Pain Practitioner, pain physician, 2004. 1A
- 5,0 5,1 5,2 D. L. Kellogg Jr., In vivo mechanisms of cutaneous vasodilation and vasoconstriction in humans during thermoregulatory challenges, the American Physiological Society, 2006. 3A
- Hendee W.R., Physics of Thermal Therapy, Fundamentals and Clinical applications, By Taylor and Francis group, 2013.
- 7.0 7.1 Heinrichs K., Textbook of medical physiology, Philadelphia, 1986. (capítulo 16: modalidades térmicas superficiales).
- Bleakley C.,McDonough S.,MacAuley D., The Use of Ice in the Treatment of Acute Soft-Tissue Injury: A Systematic Review of Randomized Controlled Trials, The American Journal of Sports Medicine; 2004. 1A
- Tricia J. Hubbard et al., ¿Mejora la crioterapia los resultados de las lesiones de los tejidos blandos? Journal of Athletic Training, 2004. 1A
- Ernst E., Fialka V., ¿El hielo congela el dolor? Una revisión de la eficacia clínica de la terapia de frío analgésico, J pain symptoms manage, 1994. 5
- 11.0 11.1 Amin A. Algafly, Keith P. George, The effect of cryotherapy on nerve conduction velocity, pain threshold and pain tolerance, Br J Sports Med, 2007. 3B
- 12.0 12.1 Choi YJ et al. Efectos terapéuticos e inmunomodulación de la terapia con agua mineral de suanbo en un modelo murino de dermatitis atópica. 1B
- Hiroharu K., Kiichiro T., Effectiveness of Aquatic Exercise and Balneotherapy: Un resumen de revisiones sistemáticas basadas en ensayos controlados aleatorios de terapias de inmersión en el agua, Journal of epidemiology, 2010. 1A
- Eversden L, Maggs F, Nightingale P, Jobanputra P., A pragmatic randomized controlled trial of hydrotherapy and land exercises on overall well-being and quality of life in rheumatoid arthritis, BMC Musculoskeletal Disorders, 2007. 2A
- Lacy A. Holowatz et al., Mechanisms of acetylcholine-mediated vasodilatation in young and aged human skin, The Physiological Society, 2005. 3B
- Swenson C et al. Cryotherapy in sports medicine. Scand J Med Sci Sports. 1996 Aug6(4) 1B
- 17,0 17,1 17,2 Kathleen A. Sluka, PhD, PT, Michelle R. Christy, MPT, Wendy L. Peterson, MPT, Staci L. Rudd, MPT, Stacie M. Troy, MPT, Reduction of pain-related behaviors with either cold or heat treatment in an animal model of acute arthritis, Archives of Physical Medicine and Rehabilitation, March 1999. 3B
- 18.0 18.1 Fahey T.D., Athletic training: principles and practice, Mayfield.
- 19.0 19.1 19.2 Oosterveld F.G.J., Rasker J.J., Effects of local heat and cold treatment on surface and articular temperature of arthritic knees, American college of rheumatology, 1994. 1B
- William E. Prentice, An Electromyographic Analysis of the Effectiveness of Heat or Cold and Stretching for Inducing Relaxation in Injured Muscle, The journal of orthopaedic and sports physical therapy, 1982. 1B
- Steven E. Peres, David O. Draper, Kenneth L. Knight, Mark D. Ricard, La diatermia de onda corta pulsada y los estiramientos prolongados de larga duración aumentan el rango de movimiento de la dorsiflexión más que los estiramientos idénticos sin diatermia, Journal of Athletic Training, 2003. 2B
- 22,0 22,1 22,2 Oosterveld F.G., Rasker J.J., Treating arthritis with locally applied heat or cold, semin Arthritis Rheum., 1994. 5