Original Editor – Kirianne Vander Velden
Lead Editors – Bianca Geeroms, Anja Vanroelen, Kirianne Vander Velden, Ella Rubbens i Kim Jackson
Definicja/Opis
Termoterapia polega na zastosowaniu ciepła lub zimna (krioterapia) w celu zmiany temperatury skórnej, wewnątrzstawowej i rdzeniowej tkanek miękkich z zamiarem poprawy objawów niektórych schorzeń. Krioterapia i termoterapia są użytecznymi metodami wspomagającymi leczenie urazów układu mięśniowo-szkieletowego i tkanek miękkich. Zastosowanie lodu lub ciepła jako interwencji terapeutycznej zmniejsza ból w stawach i mięśniach oraz tkankach miękkich, a także ma przeciwny wpływ na metabolizm tkanek, przepływ krwi, stan zapalny, obrzęk i rozciągliwość tkanki łącznej. Termoterapia może być stosowana w ośrodkach rehabilitacyjnych lub w warunkach domowych.
Cel
Celem termoterapii jest zmiana temperatury tkanki w określonym regionie w czasie w celu wywołania pożądanej odpowiedzi biologicznej. Większość termoterapii jest zaprojektowana w taki sposób, aby dostarczać ciepło do docelowej objętości tkanki przy minimalnym wpływie na tkanki sąsiednie.
- Ciepło: Zwiększając temperaturę skóry/tkanki miękkiej, zwiększa się przepływ krwi poprzez rozszerzenie naczyń krwionośnych. Zwiększa się również tempo przemiany materii i rozciągliwość tkanek. Ciepło powiększa pobór tlenu i przyspiesza gojenie tkanek, powiększa także aktywność enzymów destrukcyjnych, takich jak kolagenaza, i powiększa tempo katabolizmu.
- Zimno: Poprzez obniżenie temperatury skóry/tkanek miękkich, przepływ krwi zmniejsza się poprzez skurcz naczyń krwionośnych. Następnie dochodzi do rozszerzenia naczyń krwionośnych, co zapobiega uszkodzeniu w wyniku niedotlenienia (odruch myśliwski: Jeżeli zimny okład pozostanie na skórze dłużej niż 10 minut, naczynia krwionośne rozszerzą się). Metabolizm tkanek ulega zmniejszeniu, podobnie jak pobudliwość neuronów, stan zapalny, szybkość przewodzenia i rozciągliwość tkanek. W temperaturze stawu 30°C lub niższej hamowana jest aktywność enzymów degradujących chrząstkę, w tym kolagenazy, elastazy, hialuronidazy i proteazy. zmniejszone tempo metabolizmu ogranicza dalszy uraz i pomaga tkance przetrwać niedotlenienie komórkowe, które występuje po urazie.
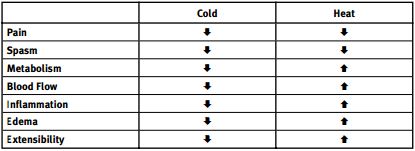
Rycina 1:Patofizjologiczne efekty działania miejscowych modalności
Obydwie aplikacje mogą zmniejszyć ból, ale kiedy musimy użyć której aplikacji, pozostaje pytaniem. Dlatego też preferencje pacjenta mogą być brane pod uwagę przy podejmowaniu decyzji, które narzędzie termoterapii należy zastosować.
Zastosowanie
- Ciepło: Ogrzewanie tkanek powierzchownych można osiągnąć za pomocą gorących okładów, kąpieli woskowych, ręczników, światła słonecznego, sauny, okładów cieplnych, łaźni parowych/pomieszczeń. Możemy również uzyskać ciepło w głębszych tkankach poprzez elektroterapię (ultradźwięki, fala uderzeniowa i promieniowanie podczerwone).
- Zimno: Chłodzenie uzyskuje się za pomocą okładów z lodu, kąpieli lodowych, chłodzących okładów żelowych, zimnego powietrza i sprayów.
W literaturze opisują krioterapię (stosowanie lodu) jako skuteczną metodę leczenia urazów tkanek miękkich. Zmniejsza ona obrzęk, a także poprawia zakres ruchu. Jednak nadal istnieją wątpliwości, czy jest to rzeczywiście skuteczne w łagodzeniu bólu. Tak więc stosowanie lodu może być przydatne w różnych bólach mięśniowo-szkieletowych, jednak dowody na jego skuteczność powinny być ustalone w bardziej przekonujący sposób.
Ćwiczenia w ciepłej wodzie, zwykle nazywane hydroterapią lub balneoterapią, są popularną i skuteczną metodą leczenia z efektem przeciwbólowym u wielu pacjentów z bolesnymi schorzeniami neurologicznymi lub mięśniowo-szkieletowymi. Ciepło wody może blokować nocycepcję poprzez działanie na receptory termiczne i mechanoreceptory, wpływając w ten sposób na mechanizmy segmentarne rdzenia kręgowego. Ma pozytywny wpływ na homeostazę bariery skórnej i działanie przeciwzapalne. Ponadto ciepło może zwiększać przepływ krwi i rozluźnienie mięśni. Efekt hydrostatyczny może również łagodzić ból poprzez zmniejszenie obrzęku obwodowego oraz tłumienie aktywności współczulnego układu nerwowego.
Mechanizm działania
Krążenie krwi w skórze jest kontrolowane przez dwie gałęzie współczulnego układu nerwowego: noradrenergiczny układ wazokonstrykcyjny i cholinergiczny aktywny układ wazodylatacyjny. Te podwójne współczulne neuronalne mechanizmy kontrolne wpływają na główne aspekty odpowiedzi termoregulacyjnych na większości powierzchni ludzkiego ciała.
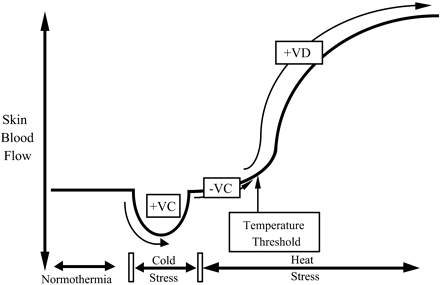
Rycina 2:Odpowiedzi skórnego przepływu krwi na stres zimna i stres ciepła.
VC = wazokonstrykcja, VD = wazodylatacja
W okresach hipotermii spadek temperatury rdzenia i skóry prowadzi do odruchowego zwiększenia aktywności współczulnych nerwów wazokonstrykcyjnych w celu zmniejszenia skórnego przepływu krwi i zachowania ciepła ciała. W okresach stresu cieplnego, wzrost temperatury rdzenia i skóry prowadzi do odruchowego zwiększenia aktywności współczulnego aktywnego układu naczyniorozszerzającego w celu zwiększenia przepływu krwi przez skórę.
W efekcie działania ciepła na ból pośredniczą wrażliwe na ciepło kanały wapniowe. Kanały te reagują na ciepło poprzez zwiększenie ilości wapnia wewnątrzkomórkowego. Generuje to potencjały czynnościowe, które zwiększają stymulację nerwów czuciowych i wywołują uczucie ciepła w mózgu. Kanały te należą do rodziny receptorów zwanych receptorami TRPV. Kanały TRPV1 i TRPV2 są wrażliwe na szkodliwe ciepło, natomiast kanały TRPV4 są wrażliwe na normalne, fizjologiczne ciepło. Ich liczne miejsca wiążące pozwalają na aktywację tych kanałów przez wiele czynników. Po aktywacji mogą one również hamować aktywność purynowych receptorów bólowych. Receptory te, zwane receptorami P2X2 i P2Y2, są receptorami bólu pośredniczącego i znajdują się w obwodowych małych zakończeniach nerwowych. Na przykład, w przypadku bólu obwodowego, ciepło może bezpośrednio hamować ból. Jednakże, gdy ból pochodzi z tkanek głębokich, ciepło stymuluje obwodowe receptory bólu, które mogą zmienić to, co zostało nazwane bramkowaniem w rdzeniu kręgowym i zmniejszyć ból głęboki.
Wcześniejsze badania sugerowały, że temperatura może wpływać na wymianę pomiędzy Ca2+ i Na+ w komórkach nerwowych. Udokumentowały one wzrost zarówno progu bólowego (PTH), jak i tolerancji bólu (PTO) przy zastosowaniu chłodzenia.
Prawda czy nieprawda? Wada: kiedy ogrzewasz skórę, rozszerzenie naczyń krwionośnych (VD) rozprasza krew od tkanek miękkich znajdujących się pod spodem, a słabe krążenie mięśniowe zmniejsza metabolizm w mięśniach…
Podwyższona temperatura tkanki powierzchownej powoduje uwolnienie mediatorów chemicznych, takich jak histamina i prostaglandyny, które powodują rozszerzenie naczyń krwionośnych. Te mechanizmy wazodylatacyjne nie wpływają znacząco na przepływ krwi w mięśniach szkieletowych, ponieważ na przepływ krwi w mięśniach szkieletowych duży wpływ mają inne czynniki fizjologiczne i metaboliczne. Ćwiczenia fizyczne są najlepszym sposobem na zwiększenie przepływu krwi do mięśni szkieletowych.
Leczenie
Leczenie zależy od rodzaju zastosowania i rodzaju choroby.
Istnieją 3 fazy procesu gojenia: faza zapalna, faza proliferacji i faza remodelingu.
- Pierwsza faza, zwana fazą zapalną, chroni zraniony obszar przed dalszym urazem, podczas gdy ciało zawiera uszkodzoną tkankę. Podczas tej fazy, krioterapia może pomóc w zmniejszeniu obrzęku. Nigdy nie używaj ciepła podczas tej fazy, ponieważ ciepło zwiększa przepływ krwi do zranionego obszaru i zwiększa ilość obrzęku. Faza zapalna trwa 2 dni.
- Podczas drugiej fazy, fazy proliferacji, tworzy się nowa tkanka i tkanka bliznowata. Można teraz zastosować ciepło na zraniony obszar, aby ułatwić proces gojenia.
- Trzecia i ostatnia faza, faza przebudowy, to proces powrotu do zdrowia: przywrócenie struktury i funkcji zranionych lub chorych tkanek. Proces gojenia obejmuje krzepnięcie krwi, naprawę tkanek, blizny i gojenie kości. W tej fazie może być również stosowana terapia ciepłem.
Efekty fizjologiczne
Wiele z lokalnych efektów fizjologicznych ciepła i zimna zostało dokładnie zbadanych. Na przykład, ciepło zwiększa temperaturę skóry i stawów, poprawia krążenie krwi i rozluźnia mięśnie oraz zmniejsza sztywność stawów. Zimno natomiast znieczula ból, zmniejsza obrzęk, zwęża naczynia krwionośne i blokuje impulsy nerwowe do stawu.
Głębokie ogrzewanie zmniejsza wrażliwość nerwów, zwiększa przepływ krwi, zwiększa metabolizm tkanek, zmniejsza wrażliwość wrzecion mięśniowych na rozciąganie, powoduje rozluźnienie mięśni i zwiększa elastyczność. Ciepło stymuluje skórne receptory termiczne, które są połączone ze skórnymi naczyniami krwionośnymi, powodując uwolnienie bradykininy, która rozluźnia ściany mięśni gładkich, powodując rozszerzenie naczyń krwionośnych. Rozluźnienie mięśni następuje w wyniku zmniejszenia częstotliwości odpalania efferentów gamma, co powoduje obniżenie progu wrzecion mięśniowych i zwiększenie aktywności aferentnej. Następuje również zmniejszenie odpalania neuronów motorycznych alfa do włókien mięśniowych pozawęzłowych, co powoduje rozluźnienie mięśni i zmniejszenie napięcia mięśniowego.
Środki ostrożności
Bardzo ważną uwagą, którą należy poczynić jest to, że termoterapia jest bezpieczna dla osób z normalnym czuciem skóry. Kiedy pacjent ma problemy z wrażliwością termiczną, może to być niebezpieczne. Nie może on bowiem czuć, że jest poparzony w wyniku zastosowania tej metody.
Skuteczność
Skuteczność
Wciąż istnieje wiele sprzeczności co do tego, czy stosowanie termoterapii jest skuteczne; jednakże na całym świecie jest ona stosowana w celu zmniejszenia bólu.
Podczas gdy istnieją dobre dowody na to, że ćwiczenia fizyczne łagodzą ból, poprawiają funkcjonowanie i są efektywne kosztowo, dowody wspierające stosowanie niećwiczeniowych interwencji fizjoterapeutycznych są znacznie słabsze. Istnieją pewne dowody na skuteczność termoterapii, przezskórnej elektrycznej stymulacji nerwowo-mięśniowej (TENS) i masażu. Natomiast niewiele dowodów przemawia za skutecznością elektroterapii, akupunktury czy terapii manualnej.
W przypadku choroby zwyrodnieniowej stawu kolanowego (OA) masaż lodem poprawia ruch, ból i funkcjonowanie stawu; okłady z lodu mogą zmniejszyć obrzęk i poprawić ruch, ale mogą nie zmniejszyć bólu. W przypadku reumatoidalnego zapalenia stawów (RZS) nie odnotowano wpływu ciepłych lub zimnych okładów na obrzęk, ból, ruch, siłę lub funkcjonowanie.
Efektywność kosztowa
Mimo braku dowodów, prosta forma termoterapii jest powszechnie zalecana w wielu schorzeniach układu mięśniowo-szkieletowego, ponieważ jest to bezpieczna, skuteczna, łatwa w stosowaniu i lubiana terapia, oparta na niepotwierdzonych doniesieniach, opiniach ekspertów i preferencjach pacjentów. Zabiegi, które mogą być wykonywane samodzielnie (termoterapia, TENS, masaż) są bardziej opłacalne i mniej uciążliwe, a tym samym znacznie bardziej atrakcyjne w długoterminowym leczeniu. Złożone metody termoterapeutyczne (ogrzewanie głębiej położonych tkanek) wymagają specjalnego sprzętu, nadzoru i muszą być prowadzone przez terapeutę, co czyni je mniej dostępnymi, bardziej kosztownymi i obarczonymi większym ryzykiem.
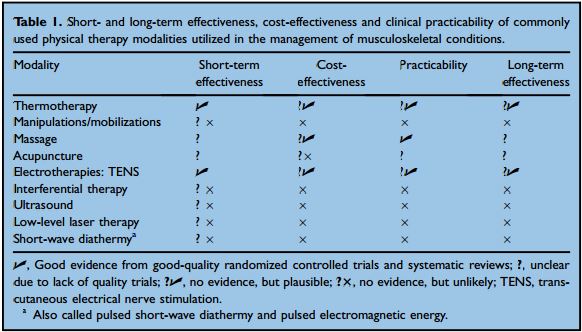
Rycina 3: Krótko- i długoterminowa skuteczność, efektywność kosztowa i praktyczność kliniczna powszechnie stosowanych metod fizykoterapii w leczeniu schorzeń układu mięśniowo-szkieletowego.
Poziom dowodów: 1C
- 1,0 1,1 1,2 1,3 1,4 1,5 1,6 M. V. Hurley et al., Non-exercise physical therapies for musculoskeletal conditions, Best Practice & Research, Clinical Rheumatology, 2008. 1C
- 2.0 2.1 2.2 Brosseau L., Yonge K.A., Welch V. et al., Thermotherapy for treatment of osteoarthritis, the Cochrane library, 2003. 1A
- 3.0 3.1 Petrofsky J., Berk L., Lee H., Moist heat or dry heat delayed onset muscle soreness, Journal of clinical medicine research, 2013. 2B
- 4,0 4,1 4,2 Scott F. Nadler, DO, FACSM, Kurt Weingand, PhD, DVM, and Roger J. Kruse, MD; The Physiologic Basis and Clinical Applications of Cryotherapy and Thermotherapy for the Pain Practitioner, pain physician, 2004. 1A
- 5.0 5.1 5.2 D. L. Kellogg Jr, In vivo mechanisms of cutaneous vasodilation and vasoconstriction in humans during thermoregulatory challenges, American Physiological Society, 2006. 3A
- Hendee W.R., Physics of Thermal Therapy, Fundamentals and Clinical applications, By Taylor and Francis group, 2013.
- 7.0 7.1 Heinrichs K., Textbook of medical physiology, Philadelphia, 1986. (rozdział 16: powierzchowne metody termiczne).
- Bleakley C.,McDonough S.,MacAuley D., The Use of Ice in the Treatment of Acute Soft-Tissue Injury: A Systematic Review of Randomized Controlled Trials, The American Journal of Sports Medicine; 2004. 1A
- Tricia J. Hubbard et al., Does Cryotherapy Improve Outcomes With Soft Tissue Injury? Journal of Athletic Training, 2004. 1A
- Ernst E., Fialka V., Ice freezes pain? A review of the clinical effectiveness of analgesic cold therapy, J pain symptoms manage, 1994. 5
- 11.0 11.1 Amin A. Algafly, Keith P. George, The effect of cryotherapy on nerve conduction velocity, pain threshold and pain tolerance, Br J Sports Med, 2007. 3B
- 12.0 12.1 Choi YJ et al. Therapeutic effects and immunomodulation of suanbo mineral water therapy in a murine model atopic dermatitis. 1B
- Hiroharu K., Kiichiro T., Effectiveness of Aquatic Exercise and Balneotherapy: A Summary of Systematic Reviews Based on Randomized Controlled Trials of Water Immersion Therapies, Journal of epidemiology, 2010. 1A
- Eversden L, Maggs F, Nightingale P, Jobanputra P., A pragmatic randomized controlled trial of hydrotherapy and land exercises on overall well-being and quality of life in rheumatoid arthritis, BMC Musculoskeletal Disorders, 2007. 2A
- Lacy A. Holowatz et al., Mechanisms of acetylcholine-mediated vasodilatation in young and aged human skin, The Physiological Society, 2005. 3B
- Swenson C et al. Cryotherapy in sports medicine. Scand J Med Sci Sports. 1996 Aug6(4) 1B
- 17.0 17.1 17.2 Kathleen A. Sluka, PhD, PT, Michelle R. Christy, MPT, Wendy L. Peterson, MPT, Staci L. Rudd, MPT, Stacie M. Troy, MPT, Reduction of pain-related behaviors with either cold or heat treatment in an animal model of acute arthritis, Archives of Physical Medicine and Rehabilitation, March 1999. 3B
- 18.0 18.1 Fahey T.D., Athletic training: zasady i praktyka, Mayfield.
- 19.0 19.1 19.2 Oosterveld F.G.J., Rasker J.J., Effects of local heat and cold treatment on surface and articular temperature of arthritic knees, American college of rheumatology, 1994. 1B
- William E. Prentice, An Electromyographic Analysis of the Effectiveness of Heat or Cold and Stretching for Inducing Relaxation in Injured Muscle, The journal of orthopaedic and sports physical therapy, 1982. 1B
- Steven E. Peres, David O. Draper, Kenneth L. Knight, Mark D. Ricard, Pulsed shortwave diathermy and prolonged long-duration stretching increase dorsiflexion range of motion more than identical stretching without diathermy, Journal of Athletic Training, 2003. 2B
- 22.0 22.1 22.2 Oosterveld F.G., Rasker J.J., Treating arthritis with locally applied heat or cold, semin Arthritis Rheum., 1994. 5